2017年,国际糖尿病联盟发布的全球糖尿病(Diabetes Mellitus,DM)数据显示,全球共有4.25亿成人(20~79岁)糖尿病患者,而中国成人糖尿病患者数量高达1.14亿,位居世界第一,占全球成人DM患者总数的1/4以上[1]。1型糖尿病(T1 DM)患者以及2型糖尿病(T2 DM)口服降糖药不能控制或初发T2 DM需要迅速解除糖毒性时,通常需要额外补充胰岛素来控制患者的血糖。由于胰岛素属于生物制剂,其在胃酸和消化酶的存在下不稳定,因此,需要注射给药而不能口服。故用针/注射器注射仍是胰岛素临床应用的主要给药方式。然而,注射会给患者带来一定的恐惧和疼痛等不适感,无针注射器可以有效地避免这一现象,提高DM患者应用胰岛素治疗的依从性[2]。其作为商品上市也给注射胰岛素的患者带来了福音,但其与有针注射相比是否存在差异?能否确实解决对患者造成的注射伤害?本文通过收集国内外使用无针注射器和胰岛素笔治疗糖尿病的前瞻性队列研究,采用Meta分析方法评价应用无针注射器注射胰岛素的疗效和安全性,为临床决策提供一定的循证信息。
1 资料与方法 1.1 检索策略计算机检索无针注射器与胰岛素笔给药的全部文献,语种包含中文和英文。中文数据库包括:万方学术期刊数据库、维普中文科技期刊数据库、中国学术文献总库(CNKI)、中国生物医学文献数据库(CBM);英文数据库包括:PubMed、Web of Science,Embase和The Cochrane Library电子期刊全文数据库。检索年限自建库年至2018年10月。中文检索词有胰岛素、喷射式注射器、无针注射器,英文检索词有insulin,jet injectors,needle-free injector。
1.2 文献纳入与排除标准 1.2.1 文献纳入标准纳入文献应符合以下标准:①研究类型:前瞻性队列研究;②干预措施:所用药物为胰岛素(类型不限),注射方法为无针注射器和胰岛素笔的对比研究;③纳入患者均被确诊为糖尿病(类型不限);④纳入的患者特征在给药前两组之间无统计学差异;⑤结局评价指标、疗效指标:糖化血红蛋白(HbA1c)、空腹血糖(FBG)、餐后2小时血糖(2 h PG)、早餐后2小时血糖(早餐后2 h BG);安全性指标:低血糖、疼痛、红肿硬结及出血瘀斑,文献中至少包括以上指标中的任意一种指标。
1.2.2 文献排除标准文献与以下任意一条标准相符合则排除本研究:①动物实验、经验总结;②非队列研究的临床试验文献;③重复发表的文献;④结局评价指标不合理的文献;⑤无法获得原文数据或数据不全的文献;⑥由于有与试验无关的混合因素,而不能进行比较的文献。
1.3 资料提取对所纳入文献提取研究结束时的疗效指标:HbA1c、FPG、早餐后2 h BG和2 h PG(包括未界定餐次的2 h PG);安全性指标:低血糖、疼痛、红肿硬结和出血瘀斑。如果某项研究在不同的时间段分次发表,则采用最后一次测定的数据作为结局指标。由两名研究者分别独立地整理所选用的文献,并进行数据的提取,然后进行交叉核对。如遇到分歧,请求第三方协助解决。
1.4 文献质量评价本系统文献质量根据纽卡斯尔-渥太华量表(the Newcastle-Ottawa Scale,NOS)进行评价[3],其质量评价的标准包括三大项共8个条目:研究人群选择(4个条目)、组间可比性(1个条目)和结果测量(3个条目),采用星级系统的半量化原则,满分为9颗星。
1.5 统计学处理采用Rev Man 5.3软件对纳入的文献进行数据的统计和处理。应用I2评估异质性的大小,I2<50%则不存在统计学异质性,此时选择固定效应模型(Fixed Effect Model,FEM)进行分析;若I2≥ 50%,说明各项结果之间有统计学异质性,选择随机效应模型(Random Effect Model,REM)进行分析。处理数据时,连续变量数据选择均数差(MD)为效应指标,二分类资料选择相对危险度(RR)为效应指标,区间估计采用95%的可信区间(95% CI)。并且计算出总效应测定结果,校验水准采用α= 0.05,P<0.05为差别有显著意义。数据合并后,对部分指标进行亚组分析,并对异质性来源进行分析。针对主要终点进行敏感性分析(不同效应模型的选择)。
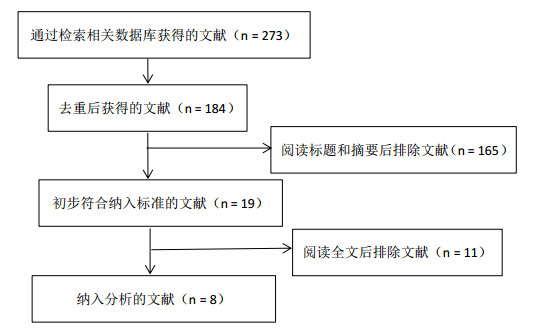
2 结果 2.1 文献筛选流程及检索结果共检索到273篇文献,其中177篇中文文献,96篇英文文献;经过查重获得文献184篇,阅读题目和摘要,排除不符合标准的文献,得到文献19篇,进一步浏览全文后,依据纳入标准和排除标准,最终选取8项前瞻性队列研究纳入本研究,所有研究均在中国大陆开展,研究对象最多为54例,最少为15例,共466例患者。筛选流程图见图 1。
|
图 1 文献筛选流程图 |
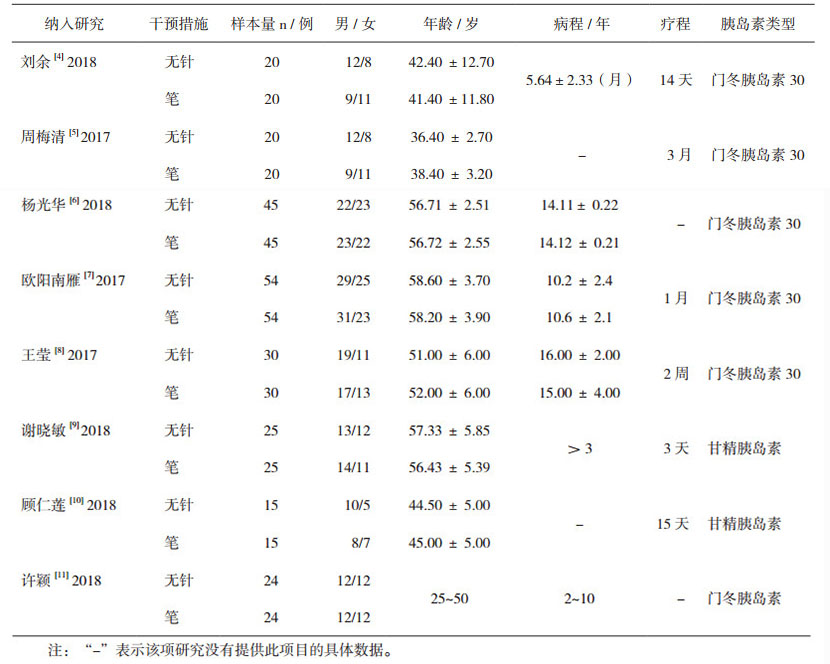
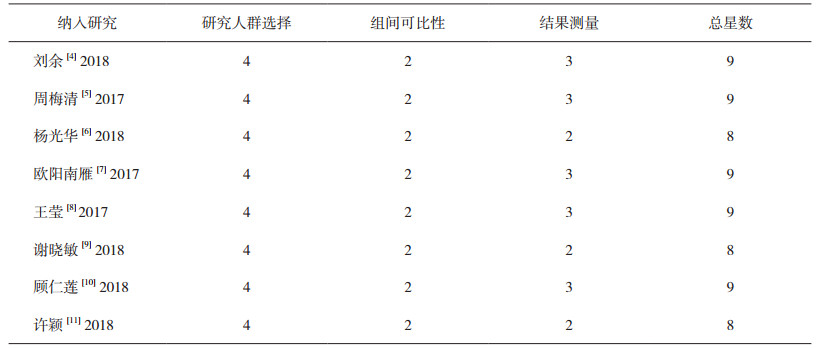
本研究对所采纳的8篇队列研究[4-11]文献发表时间为2017-2018年,其中2017年3篇[5, 7-8],2018年5篇[4, 6, 9-11],均为近两年新发表的文献,纳入文献的基本特征见表 1。采用NOS量表评价结果显示,8项研究的研究人群选择均为4颗星,组间可比性也均为2颗星,结果测量有3项研究[6, 9, 11]为2颗星,其余为3颗星,其总星数均大于8。结果见表 2。
|
|
表 1 纳入研究的基本特征 |
|
|
表 2 纳入研究的方法学质量评价(NOS评分) |
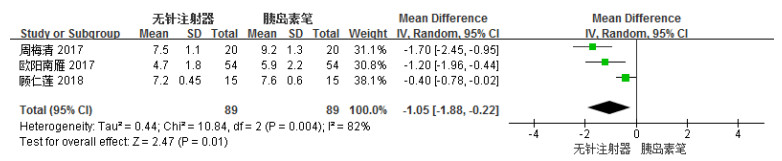
共有3项研究[5, 7, 10]报道了无针注射器组与胰岛素笔组HbA1c水平的比较。各研究结果间有较高统计学异质性(I2 = 82%),选用REM进行统计学分析。Meta分析结果显示,无针注射器组降低HbA1c水平的效果优于胰岛素笔组,两组比较具有显著性差异[MD =-1.05,95%CI(-1.88,-0.22),P = 0.01],结果见图 2。
|
图 2 无针注射器组与胰岛素笔组患者治疗后HbA1c水平森林图 |
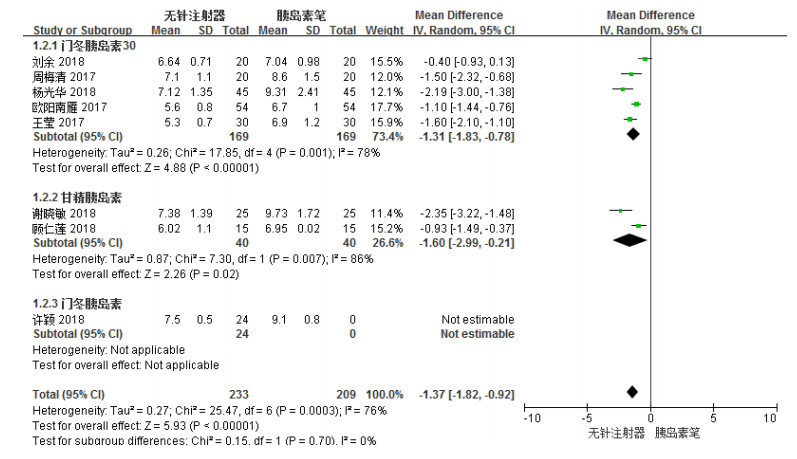
按照应用胰岛素类型的不同进行亚组分析。各研究结果间存在较高统计学异质性(I2 = 76%),选用REM进行统计学分析。Meta分析结果显示,无针注射器组降低DM患者FBG水平的效果明显优于胰岛素笔组,两组比较具有非常显著性差异[MD =-1.37,95%CI(-1.82,-0.92),P<0.00001]。亚组分析结果显示,应用门冬胰岛素30的DM患者[4-8],无针注射器组降低FBG水平的效果明显优于胰岛素笔组,差异具有非常显著性意义[MD =-1.31,95%CI(-1.83,-0.78),P<0.00001];应用甘精胰岛素的DM患者[9-10],无针注射器组降低FBG水平的效果优于胰岛素笔组,两组比较具有显著性差异[MD =-1.60,95%CI(-2.99,-0.21),P = 0.02],各亚组之间无统计学异质性(I2 = 0%)。结果见图 3。
|
图 3 无针注射器组与胰岛素笔组患者治疗后FBG水平森林图 |
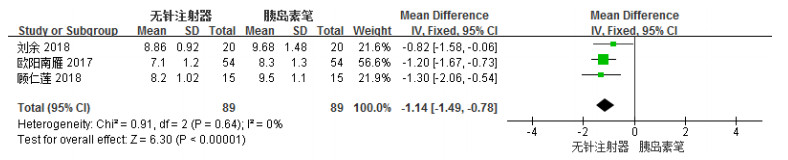
共有3项[4, 7, 10]研究报道了无针注射器组与胰岛素笔组早餐后2 h BG水平的比较。各研究结果间无统计学异质性(I2 = 0%),选用FEM进行统计学分析。Meta分析结果显示,无针注射器组降低早餐后2 h BG水平的效果明显优于胰岛素笔组,两组比较具有非常显著性差异[MD =-1.14,95%CI(-1.49,-0.78),P<0.00001],结果见图 4。
|
图 4 无针注射器组与胰岛素笔组患者治疗后早餐后2 h BG水平森林图 |
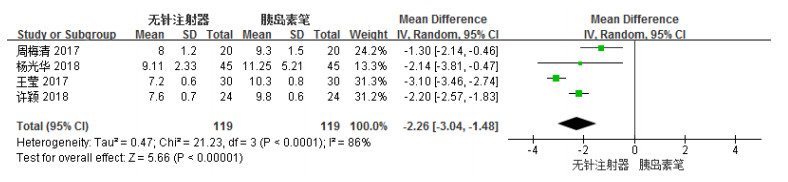
共有4项研究[5-6, 8, 11]报道了无针注射器组与胰岛素笔组餐后2 h PG水平的比较。各研究结果间有较高统计学异质性(I2 = 86%),选用REM进行统计学分析。Meta分析结果显示,无针注射器组降低餐后2 h PG水平的效果明显优于胰岛素笔组,两组比较具有非常显著性差异[MD =-2.26,95%CI(-3.04,-1.48),P<0.00001],结果见图 5。
|
图 5 无针注射器组与胰岛素笔组患者治疗后2 h PG水平森林图 |
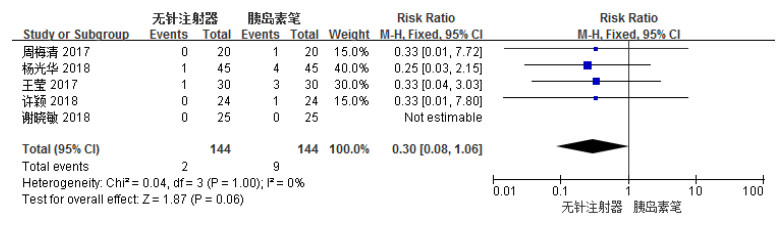
共有5项[5-6, 8-9, 11]研究报道了无针注射器组与胰岛素笔组低血糖发生率水平的比较。各研究结果间无统计学异质性(I2 = 0%),选用FEM进行统计学分析。Meta分析结果显示,两组间比较低血糖发生率差异无统计学意义[RR= 0.30,95% CI(0.08,1.06),P = 0.06],结果见图 6。
|
图 6 无针注射器组与胰岛素笔组低血糖发生率森林图 |
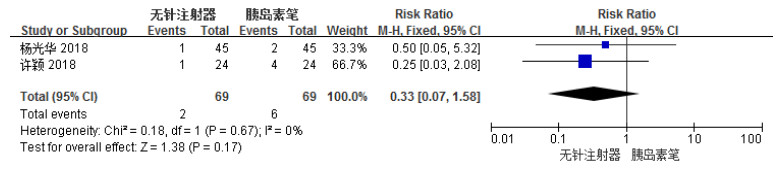
共有2项[6, 11]研究报道了无针注射器组与胰岛素笔组注射后发生疼痛事件的比较。各研究结果间无统计学异质性(I2 = 0%),选用FEM进行统计学分析。Meta分析结果显示,两组间比较疼痛发生率差异无统计学意义[RR= 0.33,95% CI(0.07,1.58),P = 0.17],结果见图 7。
|
图 7 无针注射器组与胰岛素笔组疼痛发生率森林图 |
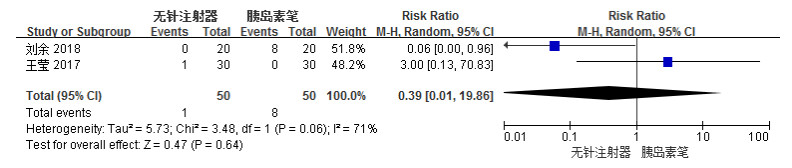
共有2项[4, 8]研究报道了无针注射器组与胰岛素笔组注射后发生出血/瘀斑事件的比较。各组研究结果间存在中度统计学异质性(I2 = 71%),选用REM进行统计学分析。Meta分析结果显示,两组间出血/瘀斑发生率比较差异无统计学意义[RR = 0.39,95% CI(0.01,19.86),P = 0.64],结果见图 8。
|
图 8 无针注射器组与胰岛素笔组出血/瘀斑发生率森林图 |
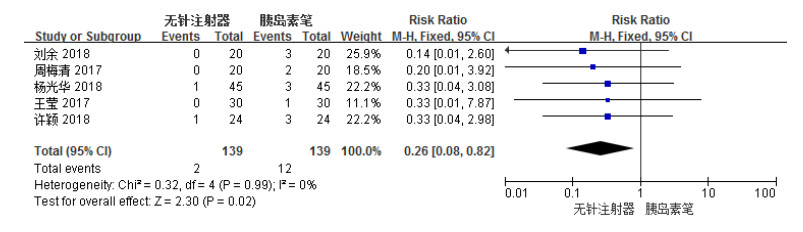
共有5项[4-6, 8, 11]研究报道了无针注射器组与胰岛素笔组注射后发生红肿硬结事件的比较。各组研究结果间无统计学异质性(I2 = 0%),选用FEM进行统计学分析。Meta分析结果显示,无针注射器组红肿硬结发生率少于胰岛素笔组,两组比较具有统计学差异[RR= 0.26,95% CI(0.08,0.82),P = 0.02],结果见图 9。
|
图 9 无针注射器组与胰岛素笔组红肿硬结发生率森林图 |
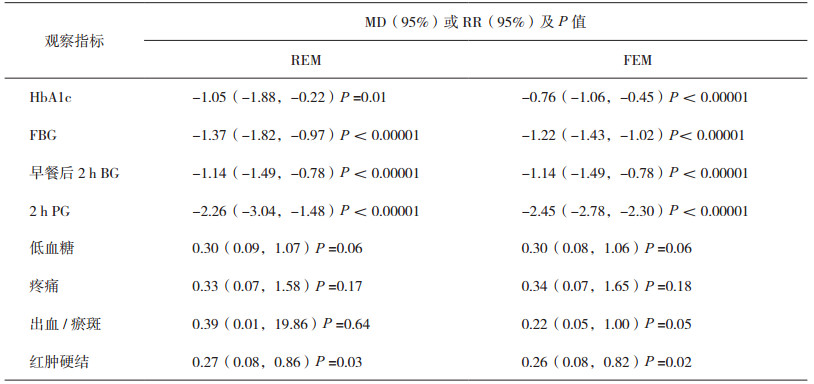
经对所分析指标分别变换对应的随机或固定效应模型后,结果表明,各指标除HbA1c的P值变化较大外,其余各指标的MD、RR、95%CI及其P值变化不大,均未改变Meta分析结果的方向,说明本系统评价合并结果稳定性较好。结果基本可靠,见表 3。
|
|
表 3 随机效应模型与固定效应模型Meta分析结果比较 |
T1 DM患者因自身胰岛素分泌绝对缺乏,完全或部分需要外源性胰岛素替代以维持体内糖代谢平衡和生存[12]。T2 DM患者虽不需要胰岛素来维持生命,但当口服降糖药效果不佳或存在口服药使用禁忌时,以及初发T2 DM需要迅速解除糖毒性时,仍需使用胰岛素来控制高血糖。有研究[13]显示,胰岛素强化治疗可解除T2 DM患者的高糖毒性对胰岛细胞的损伤,修复β细胞功能,维持血糖长期达标,减少各种远期并发症的发生。因此,对于DM的药物治疗,给予胰岛素治疗仍然是降糖治疗的重要手段之一。九成以上DM患者存在重复使用注射胰岛素针头的现象。重复使用针头是发生皮下脂肪增生的危险因素之一,同时会增加针头堵塞、断针等风险。有针注射胰岛素是一个创伤性的给药方式,针头重复使用会造成注射疼痛、剂量不准确、针头堵塞、针头弯曲、甚至针头折断在体内等情况。更重要的是有针注射给患者带来注射痛苦的同时还可能在注射时产生某种焦虑状态,影响注射治疗方案的依从性,从而会造成血糖控制不佳。无针注射器的发明,似乎可以解决这一难题。但无针注射器是否会减少患者的恐惧感和伤害,提高患者的依从性,从而以利于控制血糖,从而减少糖尿病并发症的发生?虽然药动学研究[14]显示无针注射胰岛素可促进胰岛素的吸收,缩短降糖作用的持续时间。这样更接近于内源性胰岛素分泌的模式,可能有助于更好地控制餐后胰岛素和纠正餐后葡萄糖偏移。有研究[15-16]也显示无针注射器给药后胰岛素吸收速度大大加快,其入血速度及餐后1h内的血糖控制上要明显优于传统有针注射,从而使DM患者餐后高血糖显著下降,因此,改善餐后早期血糖控制可能特别有益于餐后血糖控制不佳的患者,特别是对肥胖患者更为有益[17]。
本研究通过系统评价,对无针注射器与胰岛素笔注射胰岛素的疗效和安全性进行了分析。结果显示,在降糖疗效方面,无针注射器组与胰岛素笔组相比,前者在降低HbA1c水平方面优于后者,差异具有显著性(P = 0.01)。在降低FBG水平方面,总体分析无针注射器组与胰岛素笔组存在非常显著的差异(P<0.00001),按照应用不同胰岛素类型进行亚组分析结果显示,应用门冬胰岛素30的DM患者无针注射器更能有效降低FBG,两组间存在非常显著的差异(P<0.00001);应用甘精胰岛素的DM患者无针注射器组降低FBG水平的效果优于胰岛素笔组,两组间差异具有显著性(P = 0.02)。在降低早餐后2 h BG方面,无针注射器组疗效明显优于胰岛素笔组,两组间具有非常显著差异(P<0.00001)。在降低2 h PG水平方面无针注射器组疗效明显优于胰岛素笔组,两组间具有非常显著的差异(P<0.00001)。从安全性看,在低血糖发生率、注射后疼痛和出血/瘀斑方面,两组比较差异无统计学意义(P = 0.06、0.17和0.64),但注射后发生红肿硬结方面无针注射器组发生率少于胰岛素笔组(P = 0.02)。本研究所纳入的8项研究,胰岛素的用药剂量均是根据患者的血糖水平而决定,因此在疗效和安全性方面均具有一定的可比性。
本研究所纳入的8项研究均为前瞻性队列研究,且全部为中文文献,在一定程度上影响了其证据的质量。但经NOS评分结果显示,8项研究获得的星数均大于8颗,敏感性分析发现,改变分析模型后除HbA1c指标的P值变化较大外,其余指标均变化不大,且均未改变Meta分析结果的方向。故所得结论较为可靠,偏倚风险相对较低。本系统评价结果表明无针注射器相比胰岛素笔,有更好的有效性,但在安全性方面无针注射器并没有带来所期望的结果。由于本研究最终纳入Meta分析的文献篇数较少,所用胰岛素类型不同、观察时间也存在差异等因素,异质性主要来源于临床异质性,总体无法通过排除某一项研究而消失。本系统评价虽在某些方面进行了亚组分析,而且通过采取随机效应模型来减少异质性对结果的影响,但仍存在一定异质性。本系统评价也存在着一定的偏倚和局限性,首先,全部为中文文献,存在一定种族偏倚;其次,本系统评价纳入的研究随访时间存在较大的差异,最短3天[9],最长3个月[5],还有2项研究[6, 11]未描述用药疗程,故存在观察时间上的偏倚;第三,样本量总体偏少,研究对象最多为54例,最少为15例,共466例,对研究的结论可信性有一定的影响,尚需大样本的研究进行证据的支持。虽然本研究对临床工作有一定的指导意义,但还有待更多的高质量、大样本、多中心的临床随机对照试验或队列研究对其远期疗效及安全性进行评价。
综上所述,无针注射是一种值得推广的注射胰岛素的新型注射方法,无针注射器注入的药液吸收较快,并且不需要针头,可消除针头注射引起的疼痛和恐惧感,其缺点是价格较高,拆洗安装过程较为复杂,且瘦弱的患者常可造成皮肤青肿[18]。国内应用刚刚起步,《中国糖尿病药物注射技术指南(2016年版)》 [18]已将无针注射器作为胰岛素注射的方法之一收录在内。
| [1] |
母义明, 贾伟平. 中国糖尿病研究进展专辑简介[J]. 中国科学, 2018, 48(8): 807-809. |
| [2] |
张来军, 关红. 无针注射器在胰岛素注射中的应用研究进展[J]. 护理研究, 2017(6): 647-649. DOI:10.3969/j.issn.1009-6493.2017.06.003 |
| [3] |
曾宪涛, 刘慧, 陈曦, 等. Meta分析系列之四_观察性研究的质量评价工具[J]. 中国循证心血管医学杂志, 2012, 4(4): 297-299. DOI:10.3969/j.1674-4055.2012.04.004 |
| [4] |
刘余, 赵红, 王旭萍, 等. 无针注射和有针注射预混胰岛素在2型糖尿病强化治疗的临床应用[J]. 黑龙江医学, 2018, 42(03): 212-213. DOI:10.3969/j.issn.1004-5775.2018.03.007 |
| [5] |
周梅清, 张喜婷, 沈云峰, 等. 无针胰岛素注射器在糖尿病治疗中的应用研究[J]. 基层医学论坛, 2017, 21(22): 2945-2946. |
| [6] |
杨光华, 王岩. 无针胰岛素注射器在糖尿病患者中的应用[J]. 实用妇科内分泌杂志(电子版), 2018, 5(11): 35-36. |
| [7] |
欧阳南雁. 无针注射和有针注射胰岛素在糖尿病治疗中的比较[J]. 基层医学论坛, 2017, 21(30): 4242-4243. |
| [8] |
王莹, 吴东红, 窦春侠, 等. 糖尿病患者胰岛素治疗过程中应用无针注射器与胰岛素注射笔的临床效果差异比较[J]. 中国医药, 2017(7): 1015-1017. DOI:10.3760/cma.j.issn.1673-4777.2017.07.015 |
| [9] |
谢晓敏, 时永强, 白桂荣, 等. 无针注射甘精胰岛素对2型糖尿病患者血糖及胰岛素用量的影响[J]. 宁夏医学杂志, 2018, 40(09): 769-771. |
| [10] |
顾仁莲, 孙岩, 张薇. 无针注射器(QS-M)相对于胰岛素笔治疗糖尿病的疗效评价[J]. 中国地方病防治杂志, 2018, 33(02): 183-184. |
| [11] |
许颖. 无针胰岛素注射对糖尿病患者血糖及临床事件的影响[J]. 当代护士(中旬刊), 2018, 25(07): 10-12. |
| [12] |
中华医学会糖尿病学分会. 中国1型糖尿病胰岛素治疗指南[J]. 中华糖尿病杂志, 2016, 8(10): 591-597. DOI:10.3760/cma.j.issn.1674-5809.2016.10.005 |
| [13] |
李延兵, 曾龙驿, 时立新, 等. 早期强化治疗对不同血糖水平新诊断2型糖尿病患者胰岛β细胞功能和预后的影响[J]. 中华内科杂志, 2010, 49(1): 9-13. DOI:10.3760/cma.j.issn.0578-1426.2010.01.004 |
| [14] |
Engwerda E E C, Abbink E J, Tack C J, et al. Improved Pharmacokinetic and Pharmacodynamic Profile of Rapid-acting Insulin Using Needle-free Jet Injection Technology[J]. Diabetes care, 2011, 34(8): 1804-1807. DOI:10.2337/dc11-0182 |
| [15] |
Engwerda E E C, Tack C J, De Galan B E. Needlefree Jet Injection of Rapid-acting Insulin Improves Early Postprandial Glucose Control in Patients with Diabetes[J]. Diabetes Care, 2013, 36(11): 3436-3441. DOI:10.2337/dc13-0492 |
| [16] |
Guo L, Xiao X, Sun X, et al. Comparison of Jet Injector and Insulin Pen in Controlling Plasma Glucose and Insulin Concentrations in Type 2 Diabetic Patients[J]. Medicine, 2017, 96(1): e5482. DOI:10.1097/MD.0000000000005482 |
| [17] |
De Wit H M, Engwerda E E C, Tack C J, et al. Insulin Administered By Needle-free Jet Injection Corrects Marked Hyperglycaemia Faster in Overweight or Obese Patients with Diabetes[J]. Diabetes, Obesity & Metabolism, 2015, 17(11): 1093-1099. |
| [18] |
中华糖尿病杂志指南与共识编写委员会. 中国糖尿病药物注射技术指南(2016年版)[J]. 中国糖尿病杂志, 2017, 9(2): 79-105. |
 2019, Vol. 33
2019, Vol. 33