药物临床试验是药品研发的关键环节。为了保证药物临床试验的规范性、结果科学、可靠性、完整性及可信性,确保受试者的权益和安全性,许多国际组织及国家,如国际人用药品注册技术协调会(ICH)[1]、世界卫生组织(WHO)[2]、欧盟(EMA)[3]、美国(FDA)[4]、中国(NMPA)[5]和日本(PMDA)[6]等颁布并实施了药物临床试验质量管理规范(Good Clinical Practice,GCP);ICH GCP E6(R2)是正式ICH成员国药物临床试验的统一标准[7],以此促进成员国内彼此提供的药物临床试验数据的相互认可,鼓励应用改进的、更为有效的方法对临床研究进行设计、实施、管理、记录和报告。ICH GCP E6(R2)与ICH Q9[8]相呼应,强调质量风险管理,强调在信息技术下进行风险管理。
新版《药品管理法》已于2019年12月1日正式实施;它提出从事药物临床研究应当遵守GCP的要求,GCP由国务院药品监督管理部门会同国务院有关部门制定[9]。2019年11月29日,国家药品监督管理局、国家卫生健康委员会发布了药物临床试验机构管理规定的公告[10](2019年第101号),提出根据新版《药品管理法》规定,药物临床试验机构由资质认定改为备案管理,国家药品监督管理局会同国家卫生健康委员会制定的《药物临床试验机构管理规定》自2019年12月1日起施行。
药物临床试验的质量保证是GCP符合性检查[11],检查员总是首先检查药物临床试验机构的标准操作规程(Standard Operating Procedure,SOP),SOP是药物临床试验机构质量管理系统的重要组成部分,SOP是机构GCP符合性的“展示窗”,SOP也是机构宣誓遵守GCP的正式声明,SOP是药物临床试验机构实施GCP的手段和途径;因此,为了遵守GCP法规,所有药物临床试验机构必须制定SOPs。本文结合新版《药品管理法》对药物临床试验的有关规定,探讨符合GCP法规的SOPs起草与管理。
1 SOP定义及要求ICH GCP E6(R2)对SOP的定义“为有效地实施和完成某一临床试验中每项工作所拟定的标准和详细的书面规程”。SOP是用来控制操作程序,以确保其研究工作符合GCP法规和监管要求,并能够反映临床研究的业务需求、明确工作职责和责任标准的书面说明。SOP的范围能够覆盖药物临床试验全过程的所有工作,包括各个不同领域和岗位、各种操作技术、各项行政管理业务等等。
制定SOP是药物临床研究机构确保符合GCP的重要工作,制定SOP的范围包括药物临床试验的检查、人员培训和质量控制。ICH GCP E6(R2)提出药物临床研究机构应该在研究工作中,应用SOP并使用SOP进行质量保证和质量控制,以确保药物临床试验的正确实施并符合试验方案、生成可靠的数据、符合GCP法规和相关要求。与药物临床试验相关的所有关键工作环节都应该制定和应用SOPs。
对于监查员,ICH GCP E6(R2)明确提出应该制定监查员选择和资质要求的SOPs,监查员应该全面详细了解受试药物,试验方案,知情同意书和提供给受试者的其他书面信息,以及药物临床研究机构的SOPs、GCP法规和相应要求。监查员应该遵循和熟练掌握机构已经制定的SOPs,并及时与研究者沟通偏离SOPs的情况。
针对数据管理,ICH GCP E6(R2)提出当使用电子临床试验数据处理系统和远程电子试验数据系统时,应该建立这些系统的SOPs,包括系统设置、安装和使用的SOPs。SOPs应该描述系统验证、功能测试、数据收集、处理系统的维护、系统的安全措施、变更控制、数据备份、恢复、应急计划和系统退役的SOPs。要求使用这些系统的药物临床研究机构内的研究者和其他人员应该熟悉上述SOPs,使用前应当提供相关培训。
ICH GCP E6(R2)提出了风险识别,药物临床研究机构应该识别关键流程和数据的风险,需要考虑两个层面的风险:系统层面例如SOPs、计算机系统和应用人员;临床试验层面例如试验设计、数据收集、知情同意过程。
药物临床研究机构应该对药物临床试验进行内部检查、常规监查和质量控制,内部检查应该是评价药物临床试验是否符合研究方案、SOPs、GCP以及其他适用法规要求。
一旦发现研究者或药物临床研究机构的工作人员不依从研究方案、SOPs、GCP和/或适用的法规要求,药物临床研究机构应该及时采取措施以保证其合规性。
2 药物临床试验机构制定SOP的益处应用SOP可以提高工作效率,同时也是与合同研发机构签订研究协议的前提。
在临床研究中,建立容易阅读、一致性同意的SOP,能够给试验机构带来的益处:1)在机构内部一致性实施SOP,可以确保试验数据的可靠性和可信性,即使发生暂时性、经常性、永久性的人事变动,也可以降低个体之间的操作变异或使操作差异最小化,提高了试验质量;2)SOP能够减低工作量,提高试验数据的可比性、可靠性以及法规符合性;SOP能使工作指令出现错误传达最小化;便于管理人员对试验操作的审查和有利于强制性遵守程序;3)SOP能够表明该药物临床研究机构对法规的依从性,并且,表明该机构在技术和管理上具有较高的水平,证明管理者将SOPs批准过程作为质量控制的一部分;4)减少研究方案和报告文件中对复杂试验技术的描述;5)SOP可以用作职员培训和技术支持,为职员培训提供了一个有价值的平台,将SOP编入培训手册,即使出现试验人员变动,用这些SOP培训新入岗职员,仍能保持试验操作的一致性;6)SOP可以作为药物临床研究结果重现的方法;7)在参观学习和技术转让等情况下,SOP可以作为沟通的一种手段,也是机构签订服务协议的必要条件;8)检查员可以通过SOP获知临床数据产生的方法;9)SOP是机构质量系统的“展示窗”,能够清楚地展示该机构执行的质量标准和应用的方法。
3 SOP的题目和范围药物临床试验要求的SOP题目和范围,随药物临床研究机构的性质和其业务范围的不同而变化。2019年1月17日,国家卫生健康委员会新药专项示范性药物临床评价技术平台建设课题工作要求[12]:机构制定药物临床试验全流程管理的SOP,包括但不限于药物临床试验涉及的伦理审查、试验方案设计、分析计划与统计分析报告、数据管理计划与报告、受试者招募、入选排除标准、病例记录、不良事件记录与报告、试验药品管理、检查与临床评价、样本转移、影像与介入治疗等工作,明确试验过程与数据的锁定原则。
新版《药品管理法》强调:1)药物临床试验应当符合伦理原则,临床试验方案经伦理委员会审查同意。伦理委员会应当建立伦理审查工作制度,保证伦理审查过程独立、客观、公正,监督规范开展药物临床试验,保障受试者合法权益,维护社会公共利益。2)药物临床试验应当向受试者或其监护人如实说明和解释临床试验的目的和风险等详细情况,取得受试者或其监护人自愿签署的知情同意书,并采取有效措施保护受试者合法权益。3)药物临床试验期间,发现存在安全性问题或者其他风险的,临床试验申办者应当及时调整临床试验方案、暂停或者终止临床试验,并向国务院药品监督管理部门报告。必要时,国务院药品监督管理部门可以责令调整临床试验方案、暂停或者终止临床试验。因此,为了实施该法律要求,必须建立法规符合性SOP,包括:伦理委员会的成员及其资格选择的SOP,伦理委员会的成立及其工作程序的SOP,伦理委员会对试验方案的初步评估及其持续评估的SOP,伦理委员会评估/批准文件的SOP,伦理委员会拒绝批准的SOP,伦理委员会监督检查的SOP;提供给受试者的知情同意表和信息表的准备及内容的SOP,信息表和同意表的审查、批准、修改的SOP,知情同意程序的SOP,知情同意表的签署的SOP,信息表和知情同意表的分发与归档的SOP,保险/赔偿协议的SOP;不良反应事件的记录和报告的SOP,严重不良反应事件的记录和报告的SOP,临床研究的永久停止或暂停的SOP等。
为了确保药物临床试验符合法规要求,建立与之相适应的SOP的范围:
1)在药物临床试验方案制定中,制定病例报告表格、知情同意文件、检查报告、文件产生、制表及试验方案管理、分发、控制、修订、归档和销毁的SOPs。
2)档案的选择、管理、维护、安全、获取的SOPs。
3)合同研究机构选择、批准、签约、监管、检查、签约终止的SOPs。
4)计算机管理的硬件、软件系统和其他设备:开发、获取、验证和检验、安装和验证、用户接收、培训和应用、文件管理、安全、系统维护和支持、数据库管理,以及问题解决、变更管理、备份和恢复、归档和检索、退役和迁移、检查和稽查的SOPs。
5)职员和财务管理:培训、经费管理、信息系统、记录和文件跟踪的SOPs。
6)研究项目管理:试验计划、试验过程管理、工作结束管理的SOPs。
7)与药物预试验有关的SOPs:①研究计划;②研究批准;③试验方案的开发和批准、病理报告表、每天的记录卡、研究员手册、知情同意文件;④管理申请、沟通和批准、伦理委员会申请、研究员和基地选择;⑤实验室选择;⑥合同研究机构选择;⑦方案、研究员、研究机构、合同研究机构、试验室、药师;⑧赔偿和保险;⑨随机和破盲;⑩研究文件结构、内容、准备、维护和储存的SOPs。
8)研究开始:开始访问研究基地、合同研究机构、实验室和药师的SOPs。
9)监查:病人的募集、支付给志愿者费用、监查访问、实验室程序、研究数据的审查的SOPs。
10)研究完成:所有相关研究基地研究的结束、研究文件归档的SOPs。
11)数据管理:数据库计划、数据进出的SOPs。
12)上市前和上市后药物警戒的SOPs。
13)研究药品:获取、标签、包装、分发、台账和召回的SOPs。
14)欺诈:被怀疑有欺诈的检测与处理的SOPs。
15)与质量保证有关的SOPs:①QA部门的机构;②QA检查员的培训;③QA SOP的管理;④QA文件管理;⑤QA检查计划;⑥QA检查:研究文件、研究结果和报告、机构的组织结构、外包系统;⑦QA检查报告;⑧QA检查发现的后续反应。
16)统计学分析:分析计划、评价资质、数据库的锁定及解盲、数据清单、分析和摘要、表格、统计学报告的SOPs。
17)报告、最终完整的研究报告、管理、提交、最终报告的批准和签发的SOPs。
18)与管理有关的SOPs:①培训和培训记录;②职员档案;③清洁卫生;④电力故障;⑤官方程序;⑥机构结构和管理;⑦分包、合同谈判、要求、接受标准、检查和结束;⑧财务管理;⑨广告;⑩外部关系。
4 起草SOP的原则起草SOP应遵循的原则:1)使用简单、命令式、陈述式语言;2)保持操作步骤简单;3)避免被动语态;4)确定SOP的起草人及负责人;5)使用定量信息;6)规定条件优先原则;7)列出多种目的;8)使用平行结构;9)强调重要信息;10)加注参考文献。
5 药物临床研究SOP书写模式SOP应该简明、尽可能简短、格式便于阅读。信息传递清晰明了、避免任何的不确定性、不含糊、不复杂。使用主动语态,不使用“你”,但是可以暗示。另外,可使用加注解的流程图。SOP的书写模式概括:1)具有可读性,符合机构内部标准格式,应用合适的词语表述;2)具有可用性和易追溯性;3)容易理解和掌握,并要求严格遵守,若有违背SOP的情况发生,需上报专题负责人,考虑其对试验结果的影响并作记录;4)每一个SOP都要有负责人(起草人和责任人),保证SOP能够及时更新,最好对SOP进行周期性检查;5)随着科学技术的进步及认识的提高,需要增加、删减、修改、变更和修订SOP;6)机构统一制定SOP格式、编号、发布、修订、废除等的SOPs。
6 电子版SOP的优点电子版SOP的一些优点:1)可以同时获得SOP、表格和模板;2)在整个SOPs文件的生命周期里,对于草案的分发、审查、批准等均可以在线工作,该系统能够适应当前SOPs和先前的SOPs版本(废止的SOPs);3)用户可以提交对该SOPs的评论和建议,容易审核和采纳SOPs;4)当SOPs的审核到期时,该系统可以发出警报;5)在SOPs草案形成和审查过程期间,可以附加评述说明;6)SOPs可以被自动化编号、分发和版本控制,可以确保获得的版本总是现行版本;7)可以快速分发、记录受控要求;8)整个药物临床试验机构能够快速获得SOP;9)提供交互式培训;10)具有导航功能和关键词搜索,可以进行超链接,也可以产生索引,链接相关的表格和模板。
7 对SOP内容的一些附加考虑要点1)保持SOP简短、清楚,简短的SOP更具有阅读性,避免信息量过大;2)应用陈述式、命令式语态和“一定”;避免应用“将”“应该”;3)避免SOP中让使用者主观判断的词汇,如“合理的(reasonable)”“相关的(relevant)”“适当的(appropriate)”“如果必要(if necessary)”“当可适用时(when applicable)”“考虑(take into account)”“认为……如何(consider)”;4)应该确保SOP不存在遗漏或模糊部分。
8 SOP的审查SOP一定根据法规、指导原则、伦理学、技术和机构改变的要求对其进行定期审查和修订。审查频率应该反映这些因素改变的程度和变化速度。比较好的审查方法是环状审查,在审查期间可以优化试验方法及用词。第一轮审查由起草SOP的学科专家完成;第二轮审查则是由相应职能部门人员审查;第三轮审查则是跨职能部门审查;第四轮审查是GCP法规符合性审查组和审批者审查;圆形的大小不代表审查者的数量而是在较大临床研发环境下的SOP的工作(见图 1)。
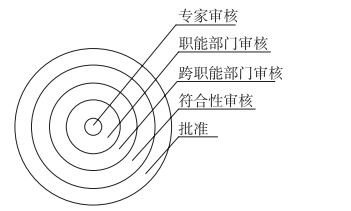
|
图 1 SOP的环状审查法 |
SOP管理员的职责:1)审核SOP是否符合法规、指导原则、机构政策和标准要求;2)控制SOP的编号和版本;3)核对SOP内容的一致性和格式;4)审核与其他SOP的关系;5)避免在SOP内和SOP之间的分歧和重复;6)制定SOP流畅的工作流程;7)发现SOP的缺点、脱离实际的情况和与其他SOP的冲突;8)核对SOP的历史日志;9)审核SOP是否适当;10)SOP的修正和及时批准;11)控制、记录SOP的分发、替代版本的退还和销毁;12)SOP的文件和SOP历史复印件的归档;13)SOP的分组;14)制定SOP目录;15)审核SOP的定义、关键词、缩写词、机构职能名称的一致性;16)确定SOP在使用地点容易获得。
10 研究工作中不符合SOP的常见原因在实际研究工作中发现,不符合SOP的行为有多种原因:1)不同意SOP;2)不理解SOP;3)没有阅读SOP;4)不方便阅读SOP;5)不知道遵守SOP的重要性;6)不知道不遵守SOP的风险及处罚;7)没有接受必要的培训;8)没有时间熟悉掌握和应用新的或修订的SOP;9)对SOP变更有抵触情绪。
11 SOP起草过程经常遇到的问题1)制定的SOP范围没有囊括药物临床研究的所有方面,例如没有针对统计学家、IT职员职责的SOP,虽然他们的工作程序可能适当,但是,没有正式书面说明,只是“口头传下来”;2)虽然提出了SOP的标准格式,但是,仍然有一些SOP不符合标准格式;3)在SOP批准之前使用SOP;4)使用未经授权的人批准SOP;5)缺乏批准程序;6)违反法规要求;7)没有签署SOP的法规符合性声明;8)SOP没有经过最后审查、缺乏最后审查的证据或审查程序;9)SOP没有标出批准日期,且不能反映现行要求和操作程序的实际过程;10)用户未将SOP录入电脑;11)SOP的使用情况较差,源于无法理解SOP、在工作地点不方便或无法获取SOP等;12)存档的SOP不完整;13)没有正规的SOP管理系统;14)缺乏对SOP开发的管理;15)在SOP内和SOP之间存在程序和职责方面的内部冲突。
12 结语综上所述,SOP的制定必须符合《药品管理法》、GCP及相关指导原则的要求,其适用范围应该涵盖所有临床试验程序,具有合规性、完整性、实用性、准确性;其使用者应接受适当培训;在执行上具有强制性;对SOP应进行定期审查和修订。
制定一套完整、合规、有效、可行、严谨的SOP,是实现药物临床试验过程规范、结果真实可靠的基础和关键。
| [1] |
ICH E6(R2). Good Clinical Practice[S]. 2016.
|
| [2] |
World Health Organization. WHO Technical Report Series, No. 850, 1995, Annex 3 Guidelines for Good Clinical Practice (GCP) for Trials on Pharmaceutical Products[S]. 1995.
|
| [3] |
EMA. Directive 2005/28/EC the GCP Directive[S]. 2005.
|
| [4] |
FDA.Guidance Search Page[EB/OL].[2019-01-27]. http://www.fda.gov/drugs/guidancecomplianceregulatoryinformation/guidances/ucm310704.htm.
|
| [5] |
CFDA.药物临床试验质量管理规范[S]. 2002.
|
| [6] |
PMDA. GLP/GCP/GPSP Compliance Assessments[EB/OL].[2019-01-27]. http://www.pmda.go.jp/review-services/inspections/0001.html.
|
| [7] |
ICH E6(R2). Good Clinical Procedures[S]. 2016.
|
| [8] |
ICH Q9.Quality Risk Management[S]. 2005.
|
| [9] |
中华人民共和国药品管理法[S]. 2019.
|
| [10] |
国家药品监督管理局, 国家卫生健康委员会. 2019年第101号关于发布药物临床试验机构管理规定的公告[S]. 2019.
|
| [11] |
万征, 范玉明. 国内外药物临床试验GCP检查概述与启示[J]. 中国药事, 2018, 32(4): 423-431. |
| [12] |
卫生健康委员会"重大新药创制"科技重大专项实施管理办公室.新药专项示范性药物临床评价技术平台建设课题工作要求[S]. 2019.
|
 2019, Vol. 33
2019, Vol. 33 
