视神经炎(Optic Neuritis, ON)泛指累及视神经的各种炎性病变, 表现为不同程度视力下降, 是青中年人最易罹患的致盲性视神经疾病。糖皮质激素是非感染性视神经炎急性期治疗的首选用药[1]。甲泼尼龙琥珀酸钠为常见的一种合成肾上腺糖皮质激素, 其治疗视神经炎的机制:阻断磷脂-花生四烯酸代谢, 减轻视神经炎的炎症; 支持能量代谢, 保护循环, 利于Ca2+和其他有害物质的转运。现代医学证实[2]大剂量甲泼尼龙冲击疗法能显著改善神经系统自身免疫性疾病。
1 资料与方法 1.1 研究方法选取首都医科大学附属北京同仁医院神经内科2018年1月-8月205例经临床、实验室、MRI等检查确诊为急性视神经炎, 经药物治疗后80例出现不良反应者作为研究分析对象。所有患者均使用了甲泼尼龙琥珀酸钠注射液(Pfizer Manufacturing Belgium NV生产, 批准文号H20170199, 规格500 mg/支)进行治疗。使用Excel 2010版软件制作电子表格记录患者基本信息(病案号、年龄、性别、疾病史、过敏史)、用药情况(用法用量、起止时间)、用药前后实验室检查指标(血常规、血生化、血糖、血钾、血钙)、血压、不良反应(发生时间、种类)等情况。
1.2 统计方法用Excel 2010版软件对数据进行统计, 依据《糖皮质激素类药物临床应用指导原则》(2011版)和指南[1]评价患者使用糖皮质激素的安全性。
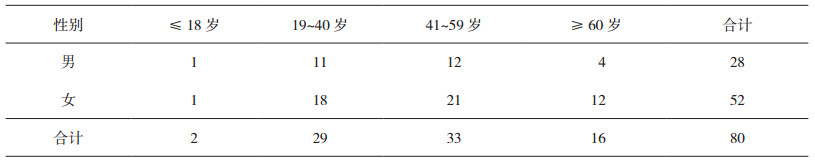
2 结果 2.1 患者年龄与性别分布80例患者中, 男28例, 女52例; 患者年龄15~77岁, 平均年龄45.34±16.64岁。根据世界卫生组织标准年龄分段法, 并结合各年龄段性别构成情况, 资料列表见表 1。
|
|
表 1 80例患者性别与年龄分布 |
80例病例中, 17例患者有变态反应史, 其中有详细阐述病例5例(青霉素2例, 磺胺类1例, 食物过敏2例); 55例患者无变态反应史; 8例患者变态反应史记录不详。
2.3 给药途径与剂量所有患者均为静脉滴注, 甲泼尼龙琥珀酸钠起始剂量为1 g的共51例(63.75%), 其余29例起始给药剂量为0.5 g(36.25%)。静脉用药后续贯口服甲泼尼龙片, 口服剂量为4 mg/5 kg/d。
2.4 不良反应发生时间80例病例中, 不良反应发生在首次用药后的为13例, 连续用药2~6天发生不良反应者42例, 连续用药>6天发生不良反应的为25例。
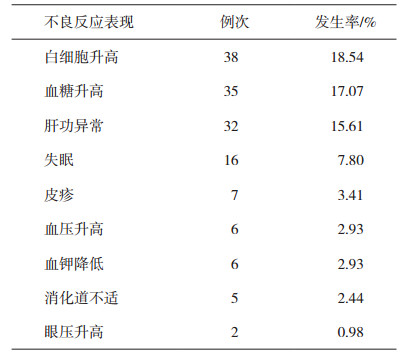
2.5 不良反应种类糖皮质激素的不良反应较多, 涉及各个系统。205例患者中有80例患者(39.02%)出现糖皮质激素相关不良反应147例次, 按照不良反应发生种类统计, 其中白细胞升高38例次, 血糖升高35例次, 肝功能异常32例次, 失眠16例次, 皮疹7例次, 血压升高6例次, 其他13例次。详见表 2。
|
|
表 2 205例患者中不良反应发生率统计 |
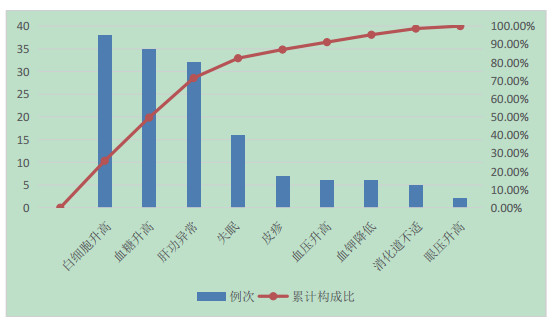
不良反应种类的帕累托图分析见图 1, 以不良反应类型为横坐标, 发生不良反应报告数按降序排列为左侧纵坐标, 以累计构成比为右侧纵坐标绘制, 显示本次收集的不良反应种类以白细胞升高、血糖升高、肝功能异常为主。
|
图 1 不良反应发生构成比的帕累托图分析 |
根据国家药品不良反应监测系统药物不良反应上报规则, 药物不良反应按严重程度分为一般和严重。其中严重不良反应包括:导致死亡; 危及生命; 致癌、致畸、致出生缺陷; 导致显著的或永久的人体伤残或器官功能的损伤; 导致住院或住院时间延长; 导致其他重要医学事件。本研究发现, 激素治疗后的一般不良反应共130例次(63.41%), 如白细胞升高比例最高(38, 18.54%), 但其升高幅度不高, 激素治疗后白细胞平均计数为(11.35±1.06)×109·L-1, 且未出现严重感染病例; 严重的不良反应共17例次(8.29%), 主要涉及肝功能损害(9例, 4.39%)、血糖升高(5例, 2.44%)、低钾血症(2例, 0.98%)、消化道出血(1例, 0.49%)。其中9例严重肝损害患者常规口服护肝药治疗未明显好转, 转为静脉护肝治疗后好转。严重低钾血症2例次, 血钾分别由3.62 mmol·L-1降低至2.96 mmol·L-1、3.98 mmol·L-1降至3.05 mmol·L-1, 并出现肢体无力、心律失常, 口服补钾后症状无明显改善, 予静脉补钾后症状消失, 血钾恢复正常。消化道出血1例次, 患者激素治疗后实验室检查示便潜血阳性, 血红蛋白由125 g·L-1降至97 g·L-1, 给予补液、抑酸等治疗后好转。以上不良反应均延长了患者的住院时间, 故为严重不良反应。
3 讨论视神经炎的治疗目前主要采用针对病因的治疗, 最大程度挽救视功能的同时, 防止或减轻、延缓进一步发生神经系统损害。一线治疗方案即糖皮质激素, 目前国内常用制剂有泼尼松、甲基强的松龙、地塞米松、氢化可的松等。用法包括静脉滴注和(或)口服, 不推荐球后或球周注射。其他治疗药物包括免疫抑制剂、多发性硬化疾病修正药物、血浆置换、免疫球蛋白等, 但多用于复发后的治疗[1]。故此类患者主要在神经内科给予糖皮质激素治疗。
糖皮质激素属于类固醇激素, 生理剂量对维持机体内、外环境平衡起重要作用, 药理剂量主要有抗炎、免疫抑制、抗休克等作用。急性视神经炎患者使用糖皮质激素冲击治疗, 药品经静脉途径输入, 短时间内血中药物浓度快速上升, 达峰后迅速下降, 此种给药方法能更好发挥抗炎作用[3]。但剂量较大易引起不良发应, 如高血压、高血糖、高脂血症、电解质紊乱、出血、失眠、骨质疏松等[4], 但此类不良反应发生率、严重程度以及其他发生特点鲜有报道。本文根据观察到的结果进行了归纳分析, 希望能为降低或者减轻糖皮质激素治疗导致的药源性疾病提供一定的帮助。
有研究表明, 过敏体质患者发生变态反应机会较无变态反应史患者高4~10倍[5]。糖皮质激素是常用抗过敏药, 但也有引起Ⅰ型变态反应的情况[6], 这种情况在极少数特殊体质患者中发生, 易误诊或漏诊。本研究结果显示, 使用甲泼尼龙后出现皮疹患者有2例既往有药物过敏史, 另外5例既往无过敏史, 提示糖皮质激素引起的皮疹与既往药物过敏史无明显相关性。有资料[7]显示, 糖皮质激素可以加重痤疮皮损程度, 7例出现皮疹患者中有2例原有痤疮加重, 皮疹遍布躯干, 未予特殊处理, 随激素减量逐渐好转。
造成糖皮质激素类药物不良反应因素较多, 如年龄、基础疾病等。本研究中糖尿病患者23例, 用药后血糖均升高, 主要表现为餐后血糖升高, 且多发生在午后。有文献报道[8-9]糖皮质激素刺激糖异生, 增加肝糖原合成; 高浓度糖皮质激素不仅抑制胰岛素与受体结合, 还能损害外周组织对葡萄糖的摄取和利用。由此表明糖尿病患者使用糖皮质激素后血糖升高与激素相关。205例患者既往有高血压病史者62例, 有3例使用糖皮质激素后血压略有升高, 未调整降压药种类及剂量, 密切监测患者血压, 均在可控范围内。另外3例用药后血压升高的患者既往无高血压病史, 糖皮质激素引起的血压升高与既往高血压病史无明确相关性。
针对糖皮质激素的不良反应, 应关注以下内容:(1)实验室检查。糖皮质激素导致白细胞增多, 主要原因是中性粒细胞增多, 这种现象是由黏附于血管内皮的中性粒细胞比例减少造成的。甲泼尼龙琥珀酸钠引起部分患者谷丙转氨酶升高, 可能与糖皮质激素对肝细胞的直接毒性相关, 并且与药物剂量相关[10]。既往观察已发现激素引起的白细胞增多、谷丙转氨酶升高, 所以在用药过程中应定期监测血细胞计数及肝功能。对白细胞升高原因应进行鉴别, 是感染引起的白细胞升高还是激素引起的白细胞反应性增多。糖皮质激素是免疫抑制剂, 用药后感染风险增加, 出现白细胞升高后, 观察患者是否有发热、咳嗽、咳痰等感染症状, 明确感染后应及时给予抗感染治疗, 性质未确定者不推荐预防性使用抗菌素。对药物导致的肝损害, 药物性肝损伤诊治指南[11]建议停用致肝损伤药品, 使用护肝药物进行对症治疗, 常用的护肝药物有还原型谷胱甘肽、多烯磷脂酰胆碱、葡醛内酯等。本研究中收治患者因治疗需要, 未停用糖皮质激素, 加用护肝药物进行对症治疗, 患者谷丙转氨酶逐渐恢复正常。(2)血糖、血压监测。激素能够减少机体对葡萄糖的利用, 促进肝糖原异生, 使血糖升高。本研究中出现血糖升高者主要是用药前已诊断为糖尿病的患者, 其他非糖尿病患者血糖升高情况较少, 考虑其原因主要为临床对糖尿病患者的血糖监测关注度高, 而对非糖尿病患者关注度低, 导致部分非糖尿病患者可能遗漏血糖升高的情况, 本研究中确实存在正常人群使用糖皮质激素后血糖升高情况, 故建议对此部分人群加强监测。对于血糖升高者, 可以减少糖皮质激素剂量、低糖低脂饮食, 严重高血糖者可注射胰岛素[12]。对于血压升高患者, 主要考虑为一过性血压升高, 激素减量或停药后血压可恢复至用药前水平。根据相关研究[13], 使用激素后出现有症状的高血压或血压上升幅度较大时, 血管紧张素受体拮抗剂和血管紧张素转化酶抑制剂可作为首选药物, 钙通道阻断剂亦可用于糖皮质激素引起的高血压患者。(3)给药速度。大剂量激素治疗可引起心率失常, 激素给药速度要放慢, 每次静脉滴注应持续3~4小时, 以免引起心脏副反应[14]。临床使用甲泼尼龙琥珀酸钠1 g或0.5 g, 溶媒为0.9%氯化钠注射液500 mL, 输注时间为4小时。(4)特殊人群。糖皮质激素可影响认知及精神行为, 可使中枢神经系统的兴奋性增高[15]。部分患者激素治疗后出现情绪改变, 记忆力减退, 失眠等, 本研究中用激素后发生失眠患者以老年人为主, 给予短期催眠药后好转, 停药或减量后失眠症状减轻, 大部分人群可停用催眠药。(5)预防用药。本研究中所有使用甲泼尼龙琥珀酸钠的患者, 为预防其不良反应发生, 同时给予口服法莫替丁片预防胃肠道刺激, 氯化钾缓释片预防低钾血症, 碳酸钙片预防骨质疏松。部分患者用药后仍出现胃肠道刺激或血钾降低, 更换对症治疗药品后均好转。
综上所述, 糖皮质激素不良反应累及患者多个器官及组织, 患者年龄、基础疾病、给药剂量等是造成不良反应发生的主要因素, 但糖皮质激素不良反应表现相对明确且有相应预防措施, 因此, 应用大剂量糖皮质激素时实施个体化用药, 可以预防不良反应的发生, 达到安全、有效的治疗目的。
| [1] |
中华医学会眼科学分会神经眼科学组. 视神经炎诊断和治疗专家共识(2014年)[J]. 中华眼科杂志, 2014(6): 459-463. DOI:10.3760/cma.j.issn.0412-4081.2014.06.013 |
| [2] |
陈萍. 大剂量甲基强的松龙冲击疗法对急性视神经炎的疗效及自身免疫抗体的影响[J]. 中国实用神经疾病杂志, 2014, 17(3): 8-11. |
| [3] |
宋林芳. 大剂量甲泼尼龙琥珀酸钠冲击疗法治疗急性视神经炎56例体会[J]. 现代诊断与治疗, 2017, 28(8): 1441-1442. DOI:10.3969/j.issn.1001-8174.2017.08.043 |
| [4] |
中华医学会. 2011糖皮质激素类药物临床应用指导原则[J].中华内分泌代谢杂志, 2012, 28: 增录2a-1-32.
|
| [5] |
盛中华. 脉络宁注射液致过敏性休克的流行病学特点[J]. 海峡药学, 2009, 21(10): 193-194. |
| [6] |
高菲, 丁长玲, 成文娜. 地塞米松磷酸钠注射液致过敏1例[J]. 中国医院用药评价与分析, 2016, 16(11): 1581-1581. |
| [7] |
高诗燕(综述), 路永红(审校).痤疮与激素水平关系的研究进展[J].中国麻风皮肤病杂志, 2013, (9): 580-583.
|
| [8] |
Sylvie Feldman-Billard, Bruno Lissak, Roxana Kassaei, et al. Short-term Tolerance of Pulse Methylprednisolone Therapy in Patients with Diabetes Mellitus[J]. Ophthalmology, 2005, 112(3): 511-515. DOI:10.1016/j.ophtha.2004.10.032 |
| [9] |
李光伟. SARS治疗中应用糖皮质激素致糖尿危险应予以重视[J]. 中华内分泌代谢杂志, 2004, 20(1): 1-2. |
| [10] |
Claudio Marcocci, Michele Marinò. Treatment of Mild, Moderate-to-severe and Very Severe Graves' Orbitopathy[J]. Best Practice & Research. Clinical Endocrinology & Metabolism, 2012, 26(3): 325-337. |
| [11] |
中华医学会肝病学分会. 药物性肝损伤诊治指南2015[J]. 临床肝胆病杂志, 2015, 31(11): 1752-1768. |
| [12] |
张雪峰, 王冏珂, 曾昕, 等. 口腔黏膜寻常型天疱疮的口服糖皮质激素治疗:不良反应与对策[J]. 国际口腔医学杂志, 2017, 44(1): 69-74. |
| [13] |
Fardet L, Fève B. Systemic Glucocorticoid Therapy:A Review of Its Metabolic and Cardiovascular Adverse Events[J]. Drugs, 2014, 74(15): 1731-1745. DOI:10.1007/s40265-014-0282-9 |
| [14] |
中国免疫学会神经免疫学分会, 中华医学会神经病学分会神经免疫学组, 中国医师协会神经内科分会神经免疫专业委员会. 中国视神经脊髓炎谱系疾病诊断与治疗指南[J]. 中国神经免疫学和神经病学杂志, 2016, 23(3): 155-166. |
| [15] |
李永清. 糖皮质激素的药理作用及不良反应[J]. 北方药学, 2013(11): 32-32, 33. |
 2019, Vol. 33
2019, Vol. 33