2. 西安交通大学药品安全与政策研究中心, 西安 710061;
3. 西安交通大学全球健康研究院, 西安 710061;
4. 陕西省卫生改革发展研究中心, 西安 710061
2. Center for Drug Safety and Policy Research, Xi'an Jiaotong University, Xi'an 710061, China;
3. Global Health Institute, Xi'an Jiaotong University, Xi'an 710061, China;
4. Shaanxi Center for Health Reform and Development Research, Xi'an 710061, China
抗生素被认为20世纪最伟大的发明之一,自问世以来,广泛应用于临床,为人类预防、治疗疾病发挥了巨大作用[1]。但是,一些与抗生素不合理使用相关的问题逐渐暴露出来。在人们发现青霉素不久之后,细菌对抗生素耐药的能力被人们所认知[2]。细菌耐药性的过程是一种自然现象,但有证据表明,抗生素不合理使用和滥用加速了耐药性的传播[3-4]。目前,抗生素是全球应用最广泛和滥用最为严重的药物之一,尤其是针对呼吸道感染其滥用情况更为严重[5]。抗生素耐药性会导致患者治疗无效或死亡,还会延长治疗时间,给卫生体系带来经济负担,且容易引起药品不良反应[6]。抗生素不合理使用已经成为中国乃至国际范围内迫在眉睫的严峻问题[7]。
抗生素是发展中国家最常使用的药物。例如,印度没有强制要求提供有效的处方才能购买处方药,除了麻醉剂和少量镇静剂,包括抗生素在内的大多数处方药,即使没有处方也可以购买[8-9],不合理使用抗生素的情况非常严重[10-12]。各国自我药疗的情况也日益增加[13]。中国的抗生素消耗量在世界上排名第二,仅次于印度,不凭处方销售抗生素的现象也很常见[14-15]。据统计[16],我国目前使用量和销售量位于前15位的药品中,抗生素占10种,住院患者抗生素费用占医药总费用的50%以上;而国外发达国家通常只占15%~30%。有研究[17]表明,我国住院患者抗生素使用率达77.5%,其中仅有24.6%的抗生素属于合理使用,有78.0%的抗生素用于治疗普通感冒。急性上呼吸道感染在儿童中很常见,大多数是由于病毒性感染和自限性引起的,没有必要使用抗生素治疗。Alves Galvão M G等[18]的系统综述显示,使用抗生素不会缩短上呼吸道感染的持续时间。尽管如此,初级医疗机构中上呼吸道感染的抗生素处方普遍存在[19]。抗生素也常应用于儿童和婴幼儿,特别是在那些医疗保健和农业方面抗生素处方缺乏严格监管的国家更为严重[20]。发达国家有关减少抗生素不合理使用的研究[21]表明,改善医护人员和消费者的知识、态度和行为,可以有效减少抗生素的不合理使用。
1.2 抗生素不合理使用的原因 1.2.1 缺乏管理制度缺乏抗生素管理的法律法规和相关政策,使用抗生素没有严格的管理规定,未对抗生素不合理使用采取强有力的行政干预措施,患者或消费者不凭处方很容易从药店获得抗生素,从而加剧了抗生素的滥用[22]。
1.2.2 缺乏抗生素相关知识的宣传教育缺乏抗生素相关知识的宣传与教育,导致人们对抗生素存在许多错误认知,误认为抗生素可以治疗各种感染性疾病、抗生素联用效果更好等,常常采取自我药疗或不按疗程服用抗生素、服用上一疗程剩余的抗生素、不按剂量服用抗生素等。人们合理使用抗生素的意识淡薄,认识不到抗生素不合理使用带来的危害。同时,患者的期望也会对医生的处方行为造成影响[23]。
1.2.3 医生凭经验开具抗生素在缺少病原学检测结果的情况下,医生经常凭经验开具抗生素处方,没有充分使用药代动力学与药效学相关知识来指导抗生素的合理使用。临床中经常趋向于联合使用,希望能够提高疗效或扩大抗菌谱;不但无法确定其有效性,反而增加了细菌对多种抗生素耐药,还给患者带来了额外的经济负担[24-25]。
2 研究资料与方法 2.1 文献检索方法中文选取万方、知网数据库进行检索,检索词为“抗生素”“抗菌药物”“干预”“管理”“呼吸道感染”;英文选取PubMed数据库进行检索,检索术语为antibiotic, antimicrobial, intervention, stewardship, respiratory tract infection。检索时间从2000年1月至2017年5月。
2.2 纳入与排除标准纳入标准:1)语言:纳入文献为可以获得全文的中文、英文文章。会议通知、书籍和期刊目录等未纳入研究。2)干预类型:研究中必须描述教育干预。3)针对人群:医生、护理人员、药师、患者或儿童家长。4)研究方法:必须设置对照组。5)结果:抗生素处方或消费量的变化,抗生素相关知识、态度和行为的变化。
排除标准:排除与抗生素干预主题无关的文献和重复发表的文章;排除描述性研究。经过文献筛选,本研究纳入中文文献13篇,英文文献10篇。文献筛选的流程及结果见图 1。
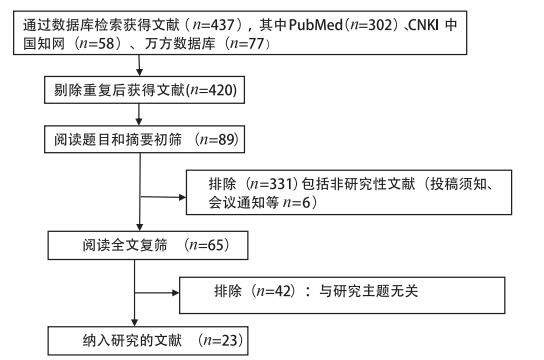
|
图 1 文献筛选流程及结果 |
纳入国内研究的文献共13篇,其中:随机对照试验1个[26],整群随机对照试验1个[27],病例对照研究1个[28],干预前后对照研究10个[29-38]。
3.2 主要结果指标国内研究中干预结果的评价指标有:抗生素使用强度,联用率,使用合理率,不良反应发生率,平均住院时间,抗生素疗程,抗生素费用[26, 28-30, 32, 33];呼吸道感染控制率,呼吸道危重症抢救率[26, 29];患者每次就诊平均用药品种数,抗菌药物用药比例,抗菌药物注射剂使用比例,口服抗菌药使用率,每次就诊人均费用,处方药品平均费用[31-34];病原学检测率[35-36];抗生素相关性腹泻的发生率等[36-37]。
3.3 干预措施 3.3.1 针对医疗服务供方的干预措施医生和药师在促进抗生素合理使用方面起着关键作用。大量研究表明:针对医生和药师的干预可以明显减少抗生素滥用,促进合理用药。针对医生的干预措施主要有:1)向医护人员宣传临床使用抗生素专项整治活动的有关要求,把抗生素专项整治活动落实到临床工作中;2)制定抗生素处方集手册,发放给医师阅读学习;3)对临床医生进行处方点评,总结医生处方中抗生素使用的不合理情况;4)邀请专家定期对临床医生进行抗生素合理使用专题培训,分别从药理学、药动学和药效学等方面提高医生对于抗生素的认识[26];5)成立抗生素合理使用管理小组,制定管理制度,对医生抗生素处方权进行限制[31, 39];完善监督管理职能,定期对医生进行检查与考核,考核结果与绩效挂钩[38];6)要求临床医生对严重感染的患者进行病原学检测,根据检测结果,商讨制定出最优的抗生素治疗方案[35]。
针对药师的干预措施主要有:1)指派临床药师参与查房和会诊,对患者使用抗生素的频次、剂量、相互作用等进行核查;2)加强临床药师与临床医师的沟通,为合理用药提供建议,制定出最佳的给药方案;3)对于刚入院的患者,临床药师应积极了解病人的既往用药史和过敏史,避免发生药物过敏反应,仔细向患者介绍药物的服用方法及注意事项[26, 30];4)定期对药师进行抗生素相关教育培训,提高药师的专业水平[31];5)临床药师应检查抗生素处方,审核医嘱是否由具有处方权的医生开具,对当月增量异常的抗生素处方进行点评并撰写点评报告,通报抗生素处方点评发现不合理使用问题,如无适应症使用抗生素、选择的抗生素不合理、抗生素联用不合理等[40],在相关会议上对处方点评结果进行总结,组织医生整改,促进抗生素合理使用[29]。
实际工作中,针对临床医生和临床药师采取的综合干预措施,对促进抗生素合理使用具有积极作用。甘露[30]等针对呼吸道感染疾病患者,通过对医师和药师进行抗生素相关干预,结果显示:与干预前相比,干预组的抗生素使用强度、联用情况、使用合理率、不良反应发生率、患者平均住院时间、抗生素疗程、抗生素费用均有显著差异。张桂玲[31]等通过对医护人员进行抗生素合理使用的宣传教育和管理,结果显示:干预组呼吸道疾病患者的抗生素使用比例、每次就诊平均用药品种数与干预前相比,差异具有统计学意义。所以,针对医护人员采取教育和干预措施,对促进呼吸道感染类患者的抗生素合理使用具有重大意义,适宜推广应用。
3.3.2 针对医疗服务需方的干预措施从需方角度来讲,消费者不凭处方购买抗生素并实施自我药疗的现象非常普遍,尤其是在一些低收入国家和地区,患者的期望对医生抗生素处方行为有很大影响。因此,患者干预对减少抗生素滥用具有积极意义。针对患者的干预措施主要包括:定期开展抗生素合理使用知识讲座,发放、张贴抗生素知识宣传单等[39]。孙维帅等[27]采用整群随机对照试验,对儿童家长进行抗生素相关的健康教育干预,使儿童家长理解并掌握更多的抗生素知识,进而改变了之前的错误认识和态度,改善了儿童不合理使用抗生素的情况。
4 国外抗生素的干预研究与国内相比,国外有关抗生素合理使用的研究和干预对象有其自身的特点。包括:医生、患者、药师、护理人员以及针对医生、患者的综合干预;且干预措施更为多样、全面。本综述纳入国外有关抗生素干预的研究共10篇,分述如下。
4.1 研究的设计10项研究中包括3个随机对照试验[41-43]、4个干预前后自身对照试验[44-47]、2个整群随机对照试验[48-49]、1个随机临床试验[50]。
4.2 主要结果指标主要结果指标包括:抗生素的处方率[41, 43, 44, 48];每千名患者中呼吸道感染相关的抗生素处方量[49];抗生素不合理使用处方率及急性呼吸道感染抗生素不合理使用处方率[47, 50];患者在会诊后的意见、父母对会诊的满意度[41, 48];急性呼吸道感染相关的死亡率及抗生素用药频度(DDDS)[45];在随访期内因同一疾病再次会诊的儿童比例[48];住院期间总的抗生素治疗持续时间、抗生素相关不良反应发生率、入院死亡率[46];干预组和对照组儿童的个人健康状况等[42]。
4.3 针对医疗服务供方的干预研究为解决由抗生素滥用而导致的细菌耐药问题,部分国家针对医生、药师和护理人员等采取诸多干预措施。Nick A Francis等[48]在威尔士和英格兰的61个普通全科中,通过对干预组医生进行呼吸道感染交互手册的网上培训,要求他们在会诊中使用交互手册,以达到掌握沟通技巧、探索儿童家长疑虑和期望等目的;结果显示:在初级保健咨询中使用儿童呼吸道感染相关的交互手册,能使抗生素处方明显减少,且并没有出现需方对医疗服务满意度降低和再会诊率增加的情况。Daniella Meeker等[50]在波士顿和洛杉矶的47家基层医疗机构进行干预研究,参与的临床医生随机接受0、1、2、3种干预,干预时长为18个月,3种干预单独实施或联合实施,分别为:1)基于电子病历的干预。建议使用替代药物来代替抗生素,当患者被诊断为患有急性呼吸道感染时,屏幕提示“抗生素不适合该症状,请考虑以下处方来帮助患者。”2)电子病历提示语要求临床医生在开具抗生素处方时必须清楚地说明其治疗决策的合理性。3)同行审评。基于电子邮件的干预,根据抗生素不合理使用处方率高低对临床医生进行排名,通过邮件告知他们的处方情况,并与优秀的处方者进行比较。
结果表明:干预措施2)和3)在减少抗生素处方不合理使用率方面具有统计学意义;而干预措施1)无统计学意义,且不同干预的交互作用也没有统计学意义。Gina Weddle等[47]在1个独立儿童医院的4个急诊中心,针对护士进行干预研究,具体的干预措施为:30 min的教育培训,培训内容包括基于指南和抗菌谱、为最佳处方行为提供建议等。结果显示:针对护士的教育干预可以明显减少抗生素处方。Marcia Vervloet等[49]在荷兰南部地区针对家庭医生进行干预研究,具体干预措施为:1)对家庭医生进行沟通技巧培训;2)在家庭医生的电子处方体系中,实施抗生素处方协定;3)向参与研究的家庭医生提供关于呼吸道感染处方的季度反馈数据。研究结果显示:实施干预后,干预组的处方数明显减少。综上所述,国外针对医疗服务供方的抗生素干预研究相对全面,不同研究中采取的干预措施不尽相同,干预效果比较明显,对促进呼吸道感染类抗生素合理使用具有积极作用。
4.4 针对医疗服务需方的干预研究患者作为医疗服务的接受者,其抗生素方面的知识、态度、行为对医疗机构抗生素的使用有一定影响,在国外的相关研究中患者也是主要对象。然而,针对患者或儿童家长的干预研究结果不尽一致。Lee M H等[41]在新加坡的私营医疗机构进行了针对患者的健康教育干预,探索其对减少急性呼吸道感染抗生素使用的影响。对干预组的患者发放了关于急性呼吸道感染病因、抗生素在治疗急性呼吸道感染中的作用、不适当使用抗生素后果的宣传小册子,并设置3 min的病人提问和医生解答环节;而对照组患者针对流感疫苗的接种进行教育。结果表明:总体而言干预没有显著地影响抗生素处方,只在一小部分患者亚组中有效。此外,Smith T D等[43]通过实施社区干预来减少参与研究的哮喘患者的抗生素处方。干预组患者收到了一个信息宣传单,具体内容为:建议从2013年10月到2014年3月,每天服用益生素胶囊。研究结果显示,虽然只有20%的患者遵守了该建议,但是他们没有证据表明这种干预措施可以减少抗生素处方和促进改善呼吸道健康。Alexandrino A S等[42]在葡萄牙波尔图的10个日托中心,针对3岁以下儿童的看护者进行了时长1.5 h的健康教育会议,会议结束后参与者会收到一个关于信息摘要的小册子;结果显示:与对照组相比,参加健康教育会议的看护者,其孩子患下呼吸道感染和中耳炎的概率较低,使用抗生素的量和医疗会诊次数较少,提示针对儿童看护者的干预对促进抗生素合理使用具有积极作用。
4.5 针对医疗服务供需双方的干预研究Cochrane图书馆的一篇综述[51]显示,多方面的干预措施似乎比单一干预更有效。因此,国外也有较多针对医疗服务供需双方的抗生素干预研究,且研究结果皆表明,同时针对医生或药师、患者的干预对改善抗生素处方具有显著作用。例如,Lars Bjerrum等[44]在6个国家中,针对全科医生和呼吸道感染患者进行处方反馈和健康教育干预,干预后,全科医生会诊中的抗生素处方明显减少,且不同国家存在差异。V. Papaevangelou等[45]的研究表明,针对抗生素合理使用的教育工作需要多方努力,但应主要针对医学专业人员。
5 结论与建议综上所述,针对呼吸道感染患者的处方干预,会使抗生素处方大量减少,对促进抗生素合理使用具有积极作用。但是,尚无足够的证据表明在没有临床医生的参与下,针对抗生素处方的干预是否有效。
根据以上研究结果,我们提出几点建议:1)加强对医生处方权的监督与管理,将合理使用抗生素的意识落实到实际的临床工作中。2)对患者定期进行健康教育干预活动,培养患者合理使用抗生素的意识,规范其用药行为。3)学习和借鉴国内外优秀的有关抗生素合理使用干预研究的经验;但同时应与我国的国情相适应,不要生搬硬套。4)未来我国关于抗生素的干预研究应该更加深入、全面,争取进行大样本量的干预研究,针对医疗服务供需双方的干预应该作为政策的一部分,使研究结果能够推广应用,使干预措施落到实处,使公众关于抗生素知识、态度和行为都有所改善,充分体现出研究的实用价值。
| [1] |
于路妹. 控制细菌耐药性发展与抗生素的合理使用[J]. 医学信息, 2013, 26(2): 48-50. |
| [2] |
Fleming A. Penicillin, Nobel lecture 1945[EB/OL]. [2017-07-10]. http://www.nobelprize.org/nobel_prizes/medicine/laureates/1945/fleming-lecture.pdf.
|
| [3] |
Davies J, Davies D. Origins and Evolution of Antibiotic Resistance[J]. Microbiology & Molecular Biology Reviews, 2010, 74(3): 9-12. |
| [4] |
Courvalin P. Predictable and Unpredictable Evolution of Antibiotic Resistance[J]. Journal of Internal Medicine, 2008, 264(1): 4-16. DOI:10.1111/j.1365-2796.2008.01940.x |
| [5] |
Vodicka T A, Thompson M, Lucas P, et al. Reducing Antibiotic Prescribing for Children with Respiratory Tract Infections in Primary Care:A Systematic Review[J]. British Journal of General Practice, 2016, 63(612): 445-454. |
| [6] |
Clavenna A, Bonati M. Adverse Drug Reactions in Childhood:A Review of Prospective Studies and Safety Alerts[J]. Archives of Disease in Childhood, 2009, 94(9): 724-728. DOI:10.1136/adc.2008.154377 |
| [7] |
Organization W H. The Evolving Threat of Antimicrobial Resistance[M]. Options for Action: World Health Organization, 2012.
|
| [8] |
World Health Organization. Antimicrobial Resistance. 2015[EB/OL]. [2017-07-10]. http://www.who.int/mediacentre/factsheets/fs194/en/. Accessed 4 Jun 2016.
|
| [9] |
Kotwani A, Holloway K. Trends in Antibiotic Use among Outpatients in New Delhi, India[J]. BMC Infectious Diseases, 2011, 11(1): 1-9. DOI:10.1186/1471-2334-11-1 |
| [10] |
Huang Y, Gu J, Zhang M, et al. Knowledge, Attitude and Practice of Antibiotics:A Questionnaire Study among 2500 Chinese Students[J]. BMC Medical Education, 2013, 13(1): 163-167. DOI:10.1186/1472-6920-13-163 |
| [11] |
Panagakou S G, Spyridis N, Papaevangelou V, et al. Antibiotic Use for Upper Respiratory Tract Infections in Children:A Cross-sectional Survey of Knowledge, Attitudes, and Practices(KAP)of Parents in Greece[J]. BMC Pediatrics, 2011, 11(1): 60-67. DOI:10.1186/1471-2431-11-60 |
| [12] |
Vanden E J, Marcus R, Hadler J L, et al. Consumer Attitudes and Use of Antibiotics[J]. Emerging Infectious Diseases, 2003, 9(9): 1128-1135. DOI:10.3201/eid0909.020591 |
| [13] |
Cals J W, Boumans D, Lardinois R J, et al. Public Beliefs on Antibiotics and Respiratory Tract Infections:An Internet-Based Questionnaire Study[J]. British Journal of General Practice the Journal of the Royal College of General Practitioners, 2007, 57(545): 942-947. DOI:10.3399/096016407782605027 |
| [14] |
Morgan DJ, Okeke IN, Laxminarayan R, et al. NonPrescription Antimicrobial Use Worldwide:A Systematic Review[J]. Lancet Infect Dis, 2011, 11(9): 692-701. DOI:10.1016/S1473-3099(11)70054-8 |
| [15] |
Fang Y. China Should Curb Non-prescription Use of Antibiotics in the Community[J]. BMJ, 2014, 348(7963): 4233-4238. |
| [16] |
李贞, 段文海, 邵蓉. 我国抗生素使用现状分析[J]. 国际医药卫生导报, 2005, 33(21): 83-84. DOI:10.3760/cma.j.issn.1007-1245.2005.21.034 |
| [17] |
Wang J, Wang P, Wang X, et al. Use and Prescription of Antibiotics in Primary Health Care Settings in China[J]. JAMA Intern Med, 2014, 174(12): 1914-1920. DOI:10.1001/jamainternmed.2014.5214 |
| [18] |
Alves Galvão M G, Ma R C S, Aj A D C. Antibiotics for Preventing Suppurative Complications from Undifferentiated Acute Respiratory Infections in Children under Five Years of Age[J]. Cochrane Database of Systematic Reviews, 2014, 2(2): CD007880-7888. |
| [19] |
Andrews T, Thompson M, Buckley D I, et al. Interventions to Influence Consulting and Antibiotic Use for Acute Respiratory Tract Infections in Children:A Systematic Review and Meta-Analysis[J]. Plos One, 2012, 7(1): 502-529. |
| [20] |
Katarina Ilić, Emil Jakovljević, Vesna ŠkodrićTrifunović. Social-economic Factors and Irrational Antibiotic Use as Reasons for Antibiotic Resistance of Bacteria Causing Common Childhood Infections in Primary Healthcare[J]. European Journal of Pediatrics, 2012, 171(5): 767-777. DOI:10.1007/s00431-011-1592-5 |
| [21] |
Harbarth S, Albrich W, Brun-Buisson C. Outpatient Antibiotic Use and Prevalence of Antibiotic-resistant Pneumococci in France and Germany:a sociocultural perspective[J]. Emerging Infectious Diseases, 2002, 8(12): 1460-1470. DOI:10.3201/eid0812.010533 |
| [22] |
杨曙光, 郑良琪, 金胜智, 等. 社区人群合理使用抗生素健康教育效果评价[J]. 中国农村卫生事业管理, 2011(04): 384-386. |
| [23] |
Barden L S, Dowell S F, Schwartz B, et al. Current Attitudes Regarding Use of Antimicrobial Agents:Results from Physician's and Parents' Focus Group Discussions[J]. Clinical Pediatrics, 1998, 37(11): 665-671. DOI:10.1177/000992289803701104 |
| [24] |
Gonzales R, Steiner J F, Sande M A. Antibiotic Prescribing for Adults With Colds, Upper Respiratory Tract Infections, and Bronchitis by Ambulatory Care Physicians[J]. Jama the Journal of the American Medical Association, 1997, 278(11): 901-904. DOI:10.1001/jama.1997.03550110039033 |
| [25] |
刘明忠, 李玉平. 抗菌素不合理应用现状分析与对策[J]. 中国现代应用药学, 2000(06): 498-500. DOI:10.3969/j.issn.1007-7693.2000.06.033 |
| [26] |
邱建国. 呼吸内科抗生素临床应用与药学干预的意义评述[J]. 中国医药指南, 2016(21): 105-106. |
| [27] |
孙维帅. 健康教育促进农村儿童家长合理使用抗生素效果的评价研究[D]. 济南: 山东大学, 2015. http://cdmd.cnki.com.cn/Article/CDMD-10422-1015381042.htm
|
| [28] |
许西琳, 刘冬, 季宏志. 应用临床路径规范社区上呼吸道感染与急性气管-支气管炎抗生素合理使用的研究[J]. 临床和实验医学杂志, 2013(16): 1323-1324. DOI:10.3969/j.issn.1671-4695.2013.16.028 |
| [29] |
朱惠新. 临床药师药学干预呼吸内科抗生素使用的研究[J]. 实用医院临床杂志, 2015(03): 62-64. DOI:10.3969/j.issn.1672-6170.2015.03.025 |
| [30] |
甘露. 呼吸内科抗生素的合理应用及药学干预方法分析[J]. 临床合理用药杂志, 2016(29): 27-28. |
| [31] |
张桂玲, 白莉, 李文慧. 利用合理用药国际指标对儿科门诊抗菌药物合理应用的干预对照研究[J]. 河北医药, 2012(04): 593-594. |
| [32] |
罗文基, 陈逸生, 黄汉. 上呼吸道感染抗菌药物合理用药MTP项目的研究[J]. 中国实用医药, 2011(20): 132-134. DOI:10.3969/j.issn.1673-7555.2011.20.102 |
| [33] |
汪淑珍, 马育锋, 林海燕. 儿科住院患者抗菌药物使用情况调查与分析[J]. 当代医学, 2011(23): 86-87. DOI:10.3969/j.issn.1009-4393.2011.23.058 |
| [34] |
钟劲松, 陈卫果, 蔡越秀, 等. 小儿急性上呼吸道感染抗菌药物合理使用MTP干预研究[J]. 中华医院感染学杂志, 2009(12): 1562-1563. DOI:10.3321/j.issn:1005-4529.2009.12.035 |
| [35] |
陈海林, 孙浩, 金海英, 等. 临床药学干预对呼吸内科合理使用抗生素的影响分析[J]. 现代实用医学, 2015(09): 1234-1236. DOI:10.3969/j.issn.1671-0800.2015.09.066 |
| [36] |
马瑞娟. 药学干预对减少儿童抗生素相关性腹泻的效果观察[J]. 中国现代药物应用, 2015(24): 277-278. |
| [37] |
郭永谊, 卢倩文, 郭毅. 药学干预对减少儿童抗生素相关性腹泻效果分析[J]. 儿科药学杂志, 2011(05): 45-47. |
| [38] |
况静, 蒋联容. 医院感染管理科对临床使用抗生素药物的干预作用分析[J]. 医学信息, 2015(38): 349-349. |
| [39] |
杜蕾, 赖维云, 罗鑫, 等. 重庆市社区居民合理使用抗生素干预结果分析[J]. 中国健康教育, 2016(02): 134-137. |
| [40] |
Kwint H F, Bermingham L, Faber A, et al. The Relationship between the Extent of Collaboration of General Practitioners and Pharmacists and the Implementation of Recommendations Arising from Medication Review:A Systematic Review[J]. Drugs & Aging, 2013, 30(2): 91-102. |
| [41] |
Lee M H, Pan D S, Huang J H, et al. Results from A Patient-based Health Education Intervention in Reducing Antibiotic Use for Acute Upper Respiratory Tract Infections in the Private Sector Primary Care Setting in Singapore[J]. Antimicrobial Agents & Chemotherapy, 2017, 61(5): e02257-2273. |
| [42] |
Alexandrino A S, Santos R, Melo C, et al. Impact of Caregivers'Education Regarding Respiratory Infections on the Health Status of Day-care Children:A Randomized Trial[J]. Family Practice, 2016, 33(5): cmw029-36. |
| [43] |
Smith T D, Watt H, Gunn L, et al. Recommending Oral Probiotics to Reduce Winter Antibiotic Prescriptions in People with Asthma:A Pragmatic Randomized Controlled Trial[J]. Annals of Family Medicine, 2016, 14(5): 422-426. DOI:10.1370/afm.1970 |
| [44] |
Bjerrum L, Munck A, Gahrn-Hansen B, et al. Health Alliance for Prudent Antibiotic Prescribing in Patients with Respiratory Tract Infections(HAPPY AUDIT)-Impact of a Non-randomised Multifaceted Intervention Programme[J]. BMC Family Practice, 2011, 12: 52-55. DOI:10.1186/1471-2296-12-52 |
| [45] |
Papaevangelou V, Rousounides A, Hadjipanagis A, et al. Decrease of Antibiotic Consumption in Children with Upper Respiratory Tract Infections after Implementation of an Intervention Program in Cyprus[J]. European Journal of Oncology Nursing the Official Journal of European Oncology Nursing Society, 2012, 56(3): 1658-1667. |
| [46] |
Murray C, Shaw A, Lloyd M, et al. A Multidisciplinary Intervention to Reduce Antibiotic Duration in Lower Respiratory Tract Infections[J]. Journal of Antimicrobial Chemotherapy, 2014, 69(2): 515-518. DOI:10.1093/jac/dkt362 |
| [47] |
Weddle G, Myers A, Newland J, et al. 377 Impact of an Educational Intervention to Improve Antibiotic Prescribing for Nurse Practitioners(NPs)in a Pediatric Urgent Care Centers(UCC)[J]. Journal of Pediatric Health Care, 2016, 31(2): 184-188. |
| [48] |
Francis N A, Butler C C, Hood K, et al. Effect of Using an Interactive Booklet about Childhood Respiratory Tract Infections in Primary Care Consultations on Reconsulting and Antibiotic Prescribing:A Cluster Randomised Controlled trial[J]. British Medical Journal, 2009, 339(7717): b2885-2890. |
| [49] |
Vervloet M, Meulepas M A, Cals J W, et al. Reducing Antibiotic Prescriptions for Respiratory Tract Infections in Family Practice:Results of a Cluster Randomized Controlled Trial Evaluating a Multifaceted Peer-groupbased intervention[J]. Npj Primary Care Respiratory Medicine, 2016, 26: 15083-15089. DOI:10.1038/npjpcrm.2015.83 |
| [50] |
Meeker D, Linder J A, Fox C R, et al. Effect of Behavioral Interventions on Inappropriate Antibiotic Prescribing among Primary Care Practices:A Randomized Clinical Trial[J]. Jama the Journal of the American Medical Association, 2016, 315(6): 562-567. DOI:10.1001/jama.2016.0275 |
| [51] |
Arnold S R, Straus S E. Interventions to Improve Antibiotic Prescribing Practices in Ambulatory Care[M]. The Cochrane Library: John Wiley & Sons, Ltd, 2005: 623-690.
|
 2018, Vol. 32
2018, Vol. 32 
