世界卫生组织发布的临床试验管理规范指南中对Ⅳ期临床试验解释为:“药物上市后做的临床试验” [1]。随着欧美等西方国家药监部门要求所有新药均须开展Ⅳ期临床试验,以及我国参与国际多中心药物临床试验数量的骤增,带动了我国某些并未要求完成Ⅳ期临床试验的产品也开展了这项工作,促使我国Ⅳ期临床试验的开展由被动变为主动[2]。
近年来,质量风险管理逐渐成为医药质量管理领域非常盛行的话题,人们已经认识到质量风险管理的重要性。就行业发展趋势看,基于风险的质量管理方法和理念,是未来的发展方向[3]。将质量风险管理运用到Ⅳ期临床试验中可以有效地识别潜在质量风险,提高Ⅳ期临床试验质量,让药品更好地为人类服务。
1 以前瞻性队列研究为评价方式的新药Ⅳ期临床试验介绍队列研究是将人群按照是否暴露于某种可疑因素,及其暴露程度分为不同的亚组,追踪其各自的结局,通过对比各亚组之间结局频率的差异,判断暴露因子与结局之间的因果关联关系及程度的一种观察性的药物流行病学研究方法[4]。队列研究分为前瞻性队列、回顾性队列和双向性队列。前瞻性队列通常依据研究对象目前的暴露情况分为两组,通过后期随访观察而获得的结果加以比较[5]。
暴露指研究因素。在应用队列研究的新药上市后评价中,暴露指某药的应用,研究结局多为各种不良反应,即追踪观察服药组与未服药组/服用同类药物组的人群,比较各组某种不良反应的发生情况,从而判定药物与不良反应之间的关联[6]。例如,若某抗凝药上市后,可利用队列研究探究评估其出血事件风险。值得注意的是,在分析性的队列研究中暴露因素的分配分组不是由试验随机产生的,而是从目标人群中选择研究人群[7],即在分析性研究中受试者对研究用药(暴露因素)的使用与否不由试验随机决定,而是研究者在处于相应暴露因素的特殊人群中筛选受试者并开展试验[8]。
队列研究是检验验证因果关系假设的,所选研究对象必须在开始时没有出现所研究的结局,但在随访期间有可能出现该结局。暴露组与非暴露组必须具备可比性,即非暴露组应该除了没有处于暴露中之外,其余各方面均应尽可能与暴露组相同[9]。另外,前瞻性队列研究的选择有一定的条件,因其需要大量的观察样本与对其长时间的随访追踪才可能获得结局资料,所以对于不常见的药物暴露或罕见、迟发的不良反应不适用此法。此外,若高度怀疑某药有害,从伦理学的角度,也不应使用此法[5]。
2 风险评估 2.1 风险识别通过对开展的以前瞻性队列研究为评价方式的Ⅳ期临床试验全流程进行梳理,利用文献研究法与专家咨询法构建了以前瞻性队列研究为评价方式的Ⅳ期临床试验的失效模型与影响分析(FailureMode and Effects Analysis,FMEA)。FMEA要求对被分析对象进行详细分析,确定所有可能出现的失效模式,并确定每个失效模式可能的原因及每个失效模式可能的影响[10]。FMEA中的失效原因、失效模式与失效影响分别对应风险三要素中的风险因素、风险事故与损失。
2.1.1 风险识别前提本研究构建的FMEA是仅从机构立项到试验数据库锁库的全过程分析。此外,本研究有3个前提假设:
1)假设试验研究方案设计科学合理可执行,且可以保障受试者权益与安全;
2)研究试验为观察性研究,不提供研究药品,假设在研究过程中受试者使用的药品质量符合各项标准;
3)假设研究过程中所需使用的设备仪器放置地点合理,并有专人负责保管,能定期进行检查、清洁保养、测试和校正,确保仪器设备的性能稳定可靠。
方案是临床试验的灵魂,是试验中其他主要文件设计的基础,在假设方案是科学合理可执行的基础上,对于其它以方案为基础设计的文件,如知情同意书(Information Consent Form, ICF)、病例报告表(Case Report Form, CRF)等也认为是合理可执行的。另外,凡临床试验中涉及人类遗传资源采集、收集、买卖、出口、出境等事项的国际合作,在获得研究中心的伦理批件后须向科技部申报审批,获取批件后方可在医疗机构启动试验。由于不是所有试验均适用于此情况,故未对此进行失效模式分析。
本研究是立足于申办方的角度进行质量风险管理。对其进行失效模式分析时,首先要理解高质量的临床试验的要求。若把临床试验比作一个生产过程,临床试验的总结报告就是最终产品。根据我国临床试验相关法律法规,无论开展几期临床试验,均须遵从药物临床试验管理规范(GoodClinical Practice, GCP),GCP最根本的要求是试验的科学性与伦理性[11]。对于试验科学性,首先应明确试验目的,设计合理可行的试验方案。其次在开展试验过程中须遵守各项法规/GCP/标准操作规程(Standard Operating Procedure, SOP)等要求。保证试验的科学性即可得到足够高质量的数据信息。伦理性的要求是要保障受试者的健康、安全与权益,将受试者的风险降到最低。同时,也要考虑经济性的要求,使试验按照计划的进度和时间开展,并将试验费用降到最低[12]。
2.1.2 失效模型与影响分析(FMEA)最后形成的FMEA中,约定初始约定层次为“以前瞻性队列研究为评价方法的Ⅳ期临床试验”;根据结构,划分出4个第二约定层次[13],19个最低约定层次,详见表 1。
|
|
表 1 FMEA约定层次 |
根据以上划分的约定层次,利用文献研究与专家咨询法,整理归纳了54个失效模式,146个失效原因。
2.2 风险分析与评价本研究采用风险优先数(Risk Priority Number, RPN)方法进行风险分析,RPN法是按每个失效模式的RPN值进行优先排序,RPN值由风险发生的严重性(S)、可能性(O)与可检测性(D)三者相乘而得。
2.2.1 问卷设置及回收问卷依FMEA为基础,请专家分别对各失效原因进行S、O、D评分。在本研究中对以上三者的定义:“严重性”指失效原因引起的失效模式对试验质量最终影响的严重程度;“可能性”指失效原因导致失效模式发生的概率;“可检测性”指失效原因导致失效模式发生的可检测出的难易程度。三者的评分准则见表 2。
|
|
表 2 RPN法评分准则 |
本研究共回收问卷45份,有效问卷44份,有效率97.8%。其中专家按工作单位分医疗机构4人,制药企业8人,合同研究组织(ContractResearch Organization, CRO)27人,现场管理组织(Site Management Organization, SMO)5人;按临床试验从业年限分,1~3年30人,3~5年5人,5~10年5人,10年以上4人。
2.2.2 数据分析及处理方法信度分析指同一对象运用同样的方法进行重复测量时所得结果的一致性程度,是一种测度综合评价体系是否具有一定稳定性和可靠性的有效分析方法。本研究选取克朗巴哈系数(Cronbach's α)法对回收的数据进行信度分析,运用SPSS 20.0软件分析,得到严重性、可能性与可检测性的α值分别为0.992、0.988、0.988,α值均大于0.9,表明问卷的内在信度非常好。
由于某些原因,将数据集中后可能产生异常数据。异常数据指数据集中后与其他数据明显不一致的数据。异常数据的出现可能会极大地降低数据的质量,影响结果的正确性与科学性。本研究采用国际上常推荐采用的格拉布斯(Grubbs)准则法进行异常数据的剔除。
利用excel软件进行异常数据分析,剔除了所有异常数据后,计算各组数据的算术平均值。分别将各项的严重性、可能性与可检测性得分相乘,得到各项失效原因的RPN值,失效模式的值由引起其各自失效原因的算术平均值计算。
2.2.3 风险事故(失效模式)优先排序所有数据计算整理归总后初步可看出,各失效模式的严重性值处于3~4分,说明这些失效模式相对比较严重,一旦发生,均会对临床试验质量造成一定的影响,产生一定的偏差,甚至是产生严重偏差。各失效模式的可检测性基本处于2~3分,说明这些失效模式较易被检测发现,或者通过运用一定的方法后能被检测发现。依照计算的RPN值将所有失效模式进行排序,见表 3。
|
|
表 3 风险事故(失效模式)排序 |
RPN值可通过对每个失效模式的严重性、可能性与可检测性三方面综合评估单个失效模式的相对重要程度。将每个失效模式的RPN值加和,则可以从整体上看出各结构、各环节中可能发生的风险的相对重要程度。
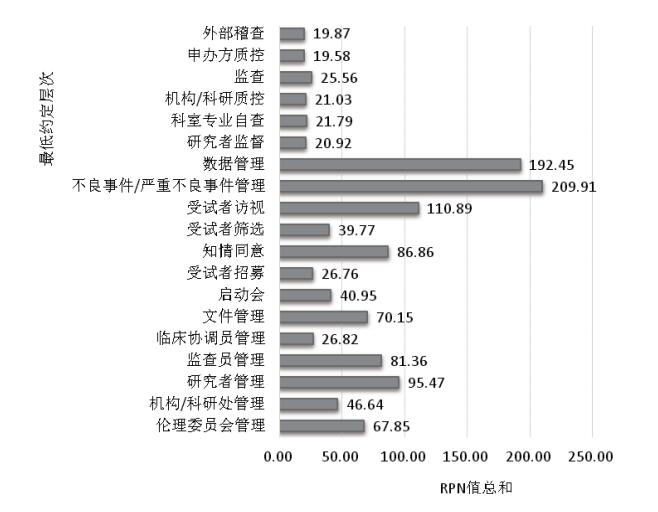
以第二约定层次为对象,分别加和4个结构中所有失效模式的RPN值,见图 1。以最低约定层次为对象,分别加和19个层次中所有失效模式的RPN值,见图 2。

|
图 1 第二约定层次RPN值总和比较 |
|
图 2 最低约定层次RPN值总和比较 |
由图 1可知,试验实施管理部分的RPN值总和最高,此部分可能发生的失效模式最多,是最需要被着重关注与管理的。其中,不良事件/严重不良事件管理、数据管理以及受试者访视在最低约定层次RPN值总和中排前三,知情同意排第五,是风险相对集中与重要的环节。
由图 1可知,试验人员组织管理在试验质量管理中也是值得被着重关注的部分。由图 2可知,此部分中对研究者的管理尤为重要;其次是监查员管理与临床协调员管理;对伦理委员会与机构/科研处的管理可以相对减轻。
在试验质量保证体系管理中监查是最关键的风险点,体系中其他各方面的风险相对较低。试验文件的管理在整个试验结构中风险重要程度相对较低,可能发生的失效模式少,但是其中3个失效模式的RPN值相对较高,值得关注。
2.2.5 较重要的风险点分析风险管理的目的在于识别并评估可能的风险,将有限的精力与资源优先运用在较髙的风险环节中,积极主动地以最小成本使对象获取最大的安全保证。根据调研结果可知,在本研究中RPN值> 24的失效模式为相对重要的风险事故。整理RPN> 24的失效模式有18个,在这18个失效模式中RPN> 24的失效原因有40个,现将划分的4个第二约定层紐行展开分析。
2.2.5.1 试验人员组织管理在此层次分析列出了12个失效模式,其中有9个失效模式的RPN值大于24。
对于伦理委员会(Independent Ethics Committee, ;IEC),较重要的风险事故是伦理委员会不能及时有效地跟踪试验风险,可能发生的风险损失是因IEC未能判断药物与试验的全部风险以至于无法保障受试者的安全与权益。导致此风险事故的较重要风险因素是SOP度建设的完善程度、工作人员参与培训的程度以及试验经验的丰富程度。
对于机构/科研处,较重要的风险事故是其签署协议耗时长,可能发生的风险损失是影响试验工作的开展致使试验进程被耽误。引起风险事故的较重要风险因素是机构稱研处S0P的建设与执行情况,以及协议签署人员的工作协调情况。
对于研究者,FMEA中研究者管理共构建了3个失效模式,3个失效模式的RPN值均大于24, 分别排名第1、3、4位。较重要的风险事故有研究者没有遵循方案开展工作、研究者不熟悉GCP以及研究者开展试验积极性低。可能发生的风险损失是因试验工作的开展受影响导致试验质量保軒足。较重要的风险因素有研究者对GCP、方案等知识的培训程度、研究者自身主职工作的繁忙程度、研究者对临床试验的关注度、研究者临床工作与临床试验思维之间的转变程度。
对于临床监查员(Clinical Research Associate, CRA),FMEA中也构建了3个失效模式,这3个失效模式的RPN值均大于24, 其中因CRA频繁更替的RPN值为32.13, 在所有失效模式中排名第2位,其余较重要的风险事故是CRA缺乏能力以及CRA对方案不熟悉。这些风险事故可能引发的风险损失是因监查工作无法顺利开展导致试验质量保障不足。较重要的风险因素是公司SOP的建设与执行程度、公司的管理模式、CRA自身专业知识水平与沟通能力以及Ⅳ期临床试验的时长。
对于临床协调员(Clinical Research Coordinator, CRC),较重要的风险事故是CRC不能有效地开展工作,可能的风险损失是影响研究工作开展。较重要的风险因素是CRC受培训的程度、CRC自身专业知识水平与沟通能力、CRC按GCP/SOP/方案等执行工作的意识以及CRC工作量的大小。
2.2.5.2 试验文件管理临床试验中文件管理较重要的风险事故是文件归档不及时或混乱,可能导致的风险损失是影响试验的规范性。较重要的风险因素是文件管理人员的培训程度、文件管理相关SOP的建设与执行程度、文件管理人员对试验的认真程度以及可支配时间。
2.2.5.3 试验实施管理试验实施中较重要的风险事故有启动会研究人员培训不充分、受试者招募困难、受试者访视时合并用药记录缺失、未发现不良事件、不良事件记录不准确以及未跟踪不良事件。可能发生的风险损失分别为研究者不了解方案及相关操作影响试验的科学性与伦理性、试验无法按计划进度开展导致成本增加、试验数据的偏倚影响试验结果真实性、数据收集的缺失影响试验结果真实性、无法保障受试者的健康安全与权益导致伦理性问题。总体来说,引起以上风险事故的较重要风险因素有受试者对试验的理解与配合程度、研究者对试验的重视与投入程度、研究者被培训的程度、研究者的可支配时间与精力、研究者对目标受试者招募的预估能力。
2.2.5.4 试验质量保证体系管理试验保证体系中较重要的风险事故是CRA在监查中未能及时发现并解决问题。较重要的风险因素是CRA更替程度、CRA工作量的大小以及研究者对CRA工作的配合程度。
3 较重要风险的应对对申办方而言,在临床试验质量管理中经济性是一个不容忽视的考虑方面,即在获得科学客观真实可信的临床试验报告的同时,必须考虑时间与金钱投入的问题。此外,还必须遵守政府的相关规定。风险应对是基于以上原则开展的。
3.1 挑选适宜的合作方研究者是试验开展的主体人员,很多重要的风险因素与研究者有关。试验开始前,在经费控制允许的情况下,综合考虑,需选择对本试验兴趣度高、开展临床试验经验较为丰富、有较为充足时间开展试验的研究团队。研究中心的选择还兼顾考虑IEC与机构/科研处。申办方对伦理委员进行伦理审查的相关培训是不现实的,所以最好选择经验丰富的IEC合作,以保障试验科学性与伦理性的独立审评。同时,为了避免IEC和机构/科研处不成熟的SOP导致试验延误,在试验开展前要充分全面地收集信息,选取制度体系规范的合作者。
CRC在一定程度上分担了研究者的工作,可以有效地推进试验开展,CRC专业能力与职业技能的缺失会极大地影响试验质量。对申办方来说,SMO的选择要综合查看公司的培训体系、SOP的完善以及成熟度、人员的充足度以及员工工作量安排的合理程度。
3.2 建立完善的培训体制方案的特殊性使不同的临床试验有着不同的要求,研究者对研究项目的理解程度存在差异,对试验方案缺乏深入了解,实施过程中容易出现自觉或不自觉的偏倚[1]。所以,需要对研究者开展规范化培训,包括试验方案与操作以及GCP的培训,强化研究者的法规意识,使其明确职责、规范操作流程,确保Ⅳ期临床试验在各流程和环节安全可靠[2]。具体地说,在试验各环节各项操作实施前,有针对性地培训研究者;在整个试验过程中,时常督导、持续培训研究者,强化研究者临床试验的意识,使其将临床操作与临床试验区分开;发现研究者的失误后,及时培训及时更正,避免形成恶性循环。对CRC的培训过程应遵从研究者的培训过程开展。
保障CRA监查工作顺利开展的关键是CRA合格的专业能力与职业技能、对方案的熟悉程度,以及稳定的监查队伍。除了监查工作,CRA负有对研究者、CRC等人员的培训责任,CRA对试验方案、GCP以及SOP的理解与遵循水平决定了研究团队的水平,是源头因素,所以对CRA的培训尤其关键。CRO公司内部应建立完善的管理与培训制度,强化对CRA的专业能力与职业技能训练;强化对试验方案、SOP及受试者保护等知识的培训;强化对GCP内涵的理解。
3.3 为CRA营造持续进步发展的工作环境因为临床试验行业中对CRA的需求大,CRA流动率高导致其频繁更替。Ⅳ期临床试验周期长,CRA频繁更替对试验质量的影响更严重,甚至会引起研究者对试验的不满[14]。对此申办方/CRO要充分重视CRA在药物临床试验中的重要作用,给CRA创造各种学习与发展的机会是稳定CRA队伍的根本措施,同样也是保证药物临床试验质量的重要措施[15]。值得注意的是,CRA过多或过少的工作量都不利于营造其持续进步发展氛围,所以应合理分配工作量。
3.4 制定切实可行的SOPSOP是指导试验开展的关键文件。制定与试验相符的质量控制体系要素相关的SOP,要将试验方案操作流程进行细化,从而形成各项活动运行可操作性强的SOP[16]。SOP的建立是一个动态过程,在实际操作中严格遵循SOP,若发现有不适宜之处,还需重新评估与修正。
3.5 制定切实可行的项目进展计划为保障对试验经济性方面进行有效的控制,申办方应当提前制定一个可行的项目进展计划,并保证按计划时间进度开展工作。项目进展计划是试验开展的进度指导,制定计划时要综合考虑并合理分配试验时间与试验投入经费[17]。针对各环节的实际情况,充分收集信息,合理分配时间与经济投入。例如,因协议签署人工作繁忙导致协议签署耗时长是普遍存在的客观事实,而Ⅳ期临床试验对样本量的要求大,对研究中心的可选择空间小,对此,申办方要客观估计协议签署的时长,合理制定试验开展计划。
3.6 研究者应加强对受试者的管理因受试者失访导致未跟踪不良事件;因受试者没能提供完整、准确信息导致合并用药记录有误。解决以上问题可以从三方面控制:其一,对受试者实施知情同意过程时,向受试者明确其责任与义务,综合考虑受试者地理环境因素等,挑选配合度高的受试者;其二,因受试者自身水平的差异使其对临床试验的理解有偏差,需有针对性地加强对受试者的培训;其三,构筑研究者与受试者之间互相理解、信赖的合作关系,提高研究者对受试者的关注度[18]。
受试者招募中存在著名的Lasagna法则:“可供入组的合适受试者人数”在“试验开始”和“试验结束”时多,而在“试验中”少。所以研究者对潜在目标受试者预估不准确,总是会比现实招募率高,究其原因主要是研究者过于乐观估计自己的受试者资源,或者受试者主观或客观上不能参加试验[19]。对此,应从受试者出发,切实尊重并保护受试者的健康、安全与权益,综合采取多种招募措施,如医生招募、广告公开招募、专家咨询会招募等[20]。
| [1] |
Guidelines for Good Clinical Practice(GCP) for Trials on Pharmaceutical Products:INTRODUCTION[R/OL]//WHO Technical Report Series:No.850, 1995:Annex 3[2016-11-14].[https://wenku.baidu.com/view/b368bb61ddccda38376baf48.html].
|
| [2] |
王继年, 吴三兵, 潘荣华. Ⅳ期临床试验规范化管理研究[J]. 南京医科大学学报:社会科学版, 2016(3): 184-187. |
| [3] |
徐勇, 杨悦. 新版GMP中质量风险管理实施初探[J]. 中国执业药师, 2011(7): 47-47. |
| [4] |
曾繁典, 郑荣远, 詹思延, 等. 药物流行病学[M]. 北京: 中国医药科技出版社, 2016: 71-74.
|
| [5] |
周文, 翁志忠, 韩永涛, 等. 药物流行病学[M]. 北京: 人民卫生出版社, 2007: 47-47.
|
| [6] |
李颖, 高家荣, 李翔, 等. 药物流行病学在中药上市后安全性研究中的应用[J]. 中国药房, 2013(47): 4491-4491. |
| [7] |
詹倩, 贾铮, 杨文银. 药物流行病学方法学探讨[J]. 当代医学, 2010(19): 48-48. DOI:10.3969/j.issn.1009-4393.2010.19.031 |
| [8] |
谢雁鸣, 王燕平, 田峰, 等. 中药上市后临床再评价及Ⅳ期临床试验的基本要求[J]. 中国中药杂志, 2011(20): 2766-2766. |
| [9] |
詹思延. 药物流行病学研究中的新方法[J]. 药物不良反应杂志, 2000(3): 206-207. |
| [10] |
陈颖, 康锐. FMECA技术及其应用[M]. 北京: 国防工业出版社, 2014: 5-5.
|
| [11] |
吴晔, 曹莉莉, 万征. GCP培训在药品上市后安全性评价工作中的作用[J]. 中国药物评价, 2013(5): 303-303. |
| [12] |
田少雷, 李英. 影响药物临床试验的因素及其对策[J]. 中国临床药理学杂志, 2004(2): 156-156. |
| [13] |
李见明. 我国创新药物临床试验现状及风险管理评价体系研究[D]. 长沙: 中南大学, 2014: 36-36.
|
| [14] |
刘勇. 药物临床试验质量管理初探[J]. 中国医院, 2010(7): 66-66. |
| [15] |
胡薏慧, 元唯安, 彭朋, 等. 药物临床试验质量控制中监查员管理的思考[J]. 中药新药与临床药理, 2013(5): 526-527. |
| [16] |
程晓华, 杨茗钫, 吕农华, 等. 基于PDCA循环的药物临床试验质量管理[J]. 医药导报, 2014(8): 1112-1112. |
| [17] |
方芳. 国内临床试验项目管理初探[J]. 中国新药杂志, 2014(8): 888-888. |
| [18] |
梁莉, 焦凯, 李丹, 等. Ⅰ期临床试验过程中受试者的管理体会[J]. 中国药房, 2012(37): 3472-3473. DOI:10.6039/j.issn.1001-0408.2012.37.06 |
| [19] |
李轩, 洪亮, 邵蓉. 完善我国药物临床试验受试者管理分析:从风险管理的角度[J]. 现代商贸工业, 2013(6): 140-142. |
| [20] |
牟钰洁, 韩梅, 王丽琼, 等. 中医药临床试验受试者招募过程中的策略制定[J]. 中国药物评价, 2013(5): 262-263. |
 2017, Vol. 31
2017, Vol. 31 
